Introducción
Las arterias coronarias son vasos sanguíneos que irrigan el miocardio, proporcionando oxígeno y nutrientes esenciales para su correcto funcionamiento. El conocimiento de su anatomía y fisiología es fundamental para comprender las enfermedades que afectan al corazón y para desarrollar estrategias de prevención y tratamiento.
1.1. El Sistema Cardiovascular
El sistema cardiovascular es un sistema complejo y vital que se encarga de transportar sangre por todo el cuerpo. Está compuesto por el corazón, los vasos sanguíneos (arterias, venas y capilares) y la sangre. El corazón actúa como una bomba que impulsa la sangre a través de los vasos sanguíneos, permitiendo el transporte de oxígeno, nutrientes y hormonas a las células del cuerpo, así como la eliminación de productos de desecho. Las arterias transportan sangre oxigenada desde el corazón hacia los tejidos, mientras que las venas transportan sangre desoxigenada desde los tejidos hacia el corazón. Los capilares son vasos sanguíneos microscópicos que conectan las arterias y las venas, permitiendo el intercambio de sustancias entre la sangre y los tejidos.
1.2. Importancia de las Arterias Coronarias
Las arterias coronarias son de vital importancia para el funcionamiento del corazón. Su función principal es la de suministrar oxígeno y nutrientes al miocardio, el músculo que compone el corazón. Sin un flujo sanguíneo adecuado a través de las arterias coronarias, el miocardio no puede funcionar correctamente y puede sufrir daños graves, incluso la muerte. La obstrucción de las arterias coronarias, causada por enfermedades como la aterosclerosis, puede provocar angina de pecho, un dolor en el pecho que se produce cuando el corazón no recibe suficiente oxígeno, o incluso un infarto de miocardio, una condición que puede ser fatal si no se trata a tiempo.
Anatomía de las Arterias Coronarias
Las arterias coronarias son los vasos sanguíneos que irrigan el músculo cardíaco, el miocardio. Se originan en la aorta ascendente, justo por encima de la válvula aórtica, y se ramifican en dos arterias principales⁚ la arteria coronaria izquierda y la arteria coronaria derecha. La arteria coronaria izquierda es la más grande y se divide en dos ramas principales⁚ la arteria descendente anterior y la arteria circunfleja. La arteria descendente anterior irriga la mayor parte del ventrículo izquierdo, mientras que la arteria circunfleja irriga la pared lateral del ventrículo izquierdo y el ventrículo derecho. La arteria coronaria derecha irriga el ventrículo derecho, el nodo sinusal y el nodo auriculoventricular. Las arterias coronarias tienen una estructura similar a otros vasos sanguíneos, con una capa interna (endotelio), una capa media (capa muscular) y una capa externa (capa adventicia).
2.1. Origen y Trayecto
Las arterias coronarias se originan en la aorta ascendente, justo por encima de la válvula aórtica, en dos orificios denominados senos de Valsalva. La arteria coronaria izquierda nace del seno de Valsalva izquierdo y la arteria coronaria derecha del seno de Valsalva derecho. Tras su origen, ambas arterias se dirigen hacia el corazón, siguiendo un trayecto específico. La arteria coronaria izquierda se sitúa entre la aurícula izquierda y el ventrículo izquierdo, mientras que la arteria coronaria derecha se sitúa entre la aurícula derecha y el ventrículo derecho. Su trayecto se define por la posición de las estructuras cardíacas que las rodean y por la disposición de las ramas que se originan de ellas.
2.2. Ramas Principales
Las arterias coronarias se ramifican en diversas ramas que irrigan diferentes regiones del miocardio, asegurando un flujo sanguíneo adecuado a todo el corazón.
2.2.1. Arteria Coronaria Izquierda
La arteria coronaria izquierda (ACI) es la rama más grande y se origina en la aorta ascendente, justo por encima de la válvula aórtica. Se divide en dos ramas principales⁚ la arteria descendente anterior (ADA) y la arteria circunfleja (ACx). La ADA recorre el surco interventricular anterior, irrigando la mayor parte del ventrículo izquierdo, el tabique interventricular anterior y la parte superior del ventrículo derecho. La ACx se dirige hacia la izquierda, pasando por detrás del tronco pulmonar, y luego sigue el surco auriculoventricular izquierdo, irrigando la pared lateral del ventrículo izquierdo y la aurícula izquierda.
2.2.2. Arteria Coronaria Derecha
La arteria coronaria derecha (ACD) se origina en la aorta ascendente, justo por encima de la válvula aórtica, y se dirige hacia la derecha, pasando por detrás del tronco pulmonar. Recorre el surco auriculoventricular derecho, irrigando la aurícula derecha, el ventrículo derecho, la parte inferior del tabique interventricular y, en algunos casos, la parte posterior del ventrículo izquierdo. La ACD da origen a varias ramas importantes, entre ellas la arteria nodular sinoauricular (ANS), que irriga el nodo sinusal, responsable del ritmo cardíaco, y la arteria nodular auriculoventricular (ANV), que irriga el nodo auriculoventricular, responsable de la conducción eléctrica del corazón.
Función de las Arterias Coronarias
Las arterias coronarias desempeñan una función vital en el suministro de oxígeno y nutrientes al miocardio, el tejido muscular del corazón. Este tejido es altamente metabólico y requiere un flujo constante de sangre oxigenada para funcionar correctamente. Las arterias coronarias también son responsables de la eliminación de los productos de desecho del metabolismo, como el dióxido de carbono, que se produce durante la contracción del corazón. El flujo sanguíneo coronario debe ser adecuado para satisfacer las demandas metabólicas del miocardio, que varían según la actividad física y la frecuencia cardíaca.
3.1. Suministro de Oxígeno y Nutrientes al Miocardio
El corazón, como cualquier músculo, requiere un suministro constante de oxígeno y nutrientes para funcionar correctamente. Las arterias coronarias son las encargadas de transportar la sangre rica en oxígeno desde los pulmones hasta el miocardio. Este flujo sanguíneo proporciona el oxígeno necesario para la producción de energía en las células cardíacas, así como nutrientes esenciales como la glucosa, los ácidos grasos y los aminoácidos. La contracción del corazón es un proceso que requiere una gran cantidad de energía, por lo que el suministro de oxígeno y nutrientes es crucial para su funcionamiento continuo.
3.2. Eliminación de Productos de Desecho
Además de transportar oxígeno y nutrientes, las arterias coronarias también desempeñan un papel fundamental en la eliminación de productos de desecho del metabolismo celular del miocardio. Estos productos de desecho, como el dióxido de carbono ($CO_2$) y el ácido láctico, son generados durante la actividad muscular del corazón. La sangre que circula por las arterias coronarias recoge estos productos de desecho y los transporta de regreso a los pulmones y al hígado para su eliminación del cuerpo. Este proceso es esencial para mantener un ambiente interno adecuado para el funcionamiento óptimo del miocardio.
Fisiología de la Circulación Coronaria
La circulación coronaria es un sistema complejo que garantiza un flujo sanguíneo constante y adecuado al miocardio. Este flujo sanguíneo debe ser suficiente para satisfacer las demandas metabólicas del corazón, que varían según la actividad física y las condiciones fisiológicas. El flujo coronario se regula por una serie de mecanismos intrínsecos y extrínsecos que trabajan en conjunto para asegurar un suministro constante de oxígeno y nutrientes al miocardio. La comprensión de estos mecanismos es fundamental para comprender las enfermedades que afectan al corazón y para desarrollar estrategias de prevención y tratamiento.
4.1. Flujo Sanguíneo Coronario
El flujo sanguíneo coronario es el volumen de sangre que circula a través de las arterias coronarias por unidad de tiempo. Este flujo se regula de forma precisa para satisfacer las demandas metabólicas del miocardio, que varían según la actividad física y las condiciones fisiológicas. En reposo, el flujo coronario es aproximadamente de 250 ml/minuto, lo que representa alrededor del 5% del gasto cardíaco total. Durante el ejercicio físico, el flujo coronario puede aumentar hasta 5 veces, llegando a los 1250 ml/minuto. Este aumento del flujo sanguíneo es necesario para proporcionar al miocardio el oxígeno y los nutrientes adicionales que necesita para funcionar a un ritmo más rápido.
4.2. Control del Flujo Sanguíneo
El flujo sanguíneo coronario está regulado por mecanismos intrínsecos y extrínsecos que aseguran un suministro adecuado de oxígeno y nutrientes al miocardio.
4.2.1. Factores Intrínsecos
Los factores intrínsecos son mecanismos propios del tejido miocárdico que regulan el flujo sanguíneo coronario. Entre ellos, destaca la autorregulación, un proceso complejo que permite mantener un flujo sanguíneo constante a pesar de variaciones en la presión arterial. Este mecanismo se basa en la capacidad de los vasos sanguíneos coronarios para dilatar o constreñir sus paredes en respuesta a cambios en la presión de perfusión. La autorregulación es crucial para asegurar un suministro adecuado de oxígeno y nutrientes al miocardio, incluso durante periodos de estrés o actividad física.
Otro factor intrínseco importante es la liberación de sustancias vasoactivas por parte del miocardio. Entre estas sustancias se encuentran el óxido nítrico (NO), un potente vasodilatador que aumenta el flujo sanguíneo, y la endotelina, un vasoconstrictor que reduce el flujo sanguíneo. La liberación de estas sustancias se ve influenciada por factores como la presión arterial, la demanda de oxígeno del miocardio y la presencia de sustancias vasoactivas en la sangre.
4.2.2. Factores Extrínsecos
Los factores extrínsecos son aquellos que provienen del exterior del tejido miocárdico y que influyen en el flujo sanguíneo coronario. Entre los más relevantes se encuentran los cambios en la presión arterial sistémica. Un aumento de la presión arterial sistémica genera una mayor presión de perfusión en las arterias coronarias, incrementando el flujo sanguíneo. Por el contrario, una disminución de la presión arterial sistémica reduce la presión de perfusión y el flujo sanguíneo coronario.
Otro factor extrínseco importante es la actividad del sistema nervioso autónomo. El sistema nervioso simpático, en situaciones de estrés o ejercicio físico, libera norepinefrina, un vasoconstrictor que reduce el flujo sanguíneo coronario. En contraste, el sistema nervioso parasimpático, a través de la liberación de acetilcolina, induce vasodilatación y aumenta el flujo sanguíneo coronario.
Enfermedad de las Arterias Coronarias
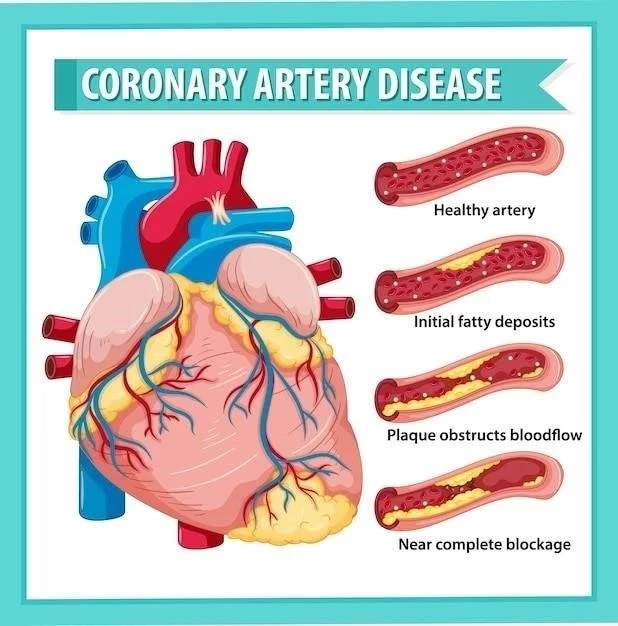
La enfermedad de las arterias coronarias (EAC) es una afección cardiovascular que se caracteriza por la obstrucción de las arterias coronarias, los vasos sanguíneos que irrigan el músculo cardíaco. Esta obstrucción, generalmente causada por la acumulación de placa aterosclerótica, limita el flujo sanguíneo al miocardio, lo que puede provocar isquemia (falta de oxígeno) y daño al tejido cardíaco.
La EAC es una de las principales causas de muerte en el mundo, con una alta morbilidad y mortalidad. La enfermedad puede presentarse de forma gradual, con síntomas leves como la angina de pecho, o de forma repentina y grave, como un infarto de miocardio. La detección temprana y el tratamiento adecuado son cruciales para mejorar el pronóstico de los pacientes con EAC.
5.1. Aterosclerosis
La aterosclerosis es la causa más común de la enfermedad de las arterias coronarias. Se trata de un proceso crónico que implica la acumulación de placa aterosclerótica en las paredes de las arterias coronarias. Esta placa está compuesta por lípidos, colesterol, células inflamatorias y tejido conectivo. La acumulación de placa estrecha las arterias coronarias, lo que limita el flujo sanguíneo al miocardio.
El desarrollo de la aterosclerosis es un proceso complejo que involucra varios factores, incluyendo la genética, el estilo de vida y la inflamación. La placa aterosclerótica puede romperse, liberando sustancias que desencadenan la formación de coágulos sanguíneos. Estos coágulos pueden bloquear completamente el flujo sanguíneo, lo que puede provocar un infarto de miocardio.
5.2. Factores de Riesgo
Los factores de riesgo para la enfermedad de las arterias coronarias se clasifican en modificables y no modificables. La identificación y manejo de estos factores es crucial para la prevención de la enfermedad.
5.2.1. Factores de Riesgo Modificables
Los factores de riesgo modificables son aquellos que pueden ser controlados o modificados a través de cambios en el estilo de vida o mediante tratamiento médico. Entre los más relevantes se encuentran⁚
- Hipercolesterolemia⁚ Niveles elevados de colesterol LDL (“malo”) en sangre, que se depositan en las paredes de las arterias, contribuyendo a la formación de placas de ateroma.
- Hipertensión arterial⁚ Presión arterial elevada que daña las paredes de las arterias, acelerando el proceso de aterosclerosis.
- Tabaquismo⁚ El humo del tabaco daña el endotelio vascular, aumenta la coagulación sanguínea y reduce el oxígeno en la sangre, favoreciendo la aterosclerosis.
- Diabetes mellitus⁚ La diabetes aumenta el riesgo de aterosclerosis debido a niveles elevados de glucosa en sangre, que dañan los vasos sanguíneos.
- Sedentarismo⁚ La falta de ejercicio físico aumenta el riesgo de obesidad, diabetes, hipertensión y colesterol alto, factores que contribuyen a la enfermedad de las arterias coronarias.
- Obesidad⁚ El exceso de peso corporal aumenta la carga sobre el corazón y las arterias, favoreciendo la aterosclerosis.
- Dieta poco saludable⁚ Una dieta rica en grasas saturadas, colesterol y azúcares refinados aumenta el riesgo de hipercolesterolemia, obesidad y diabetes, factores que contribuyen a la enfermedad de las arterias coronarias.
5.2.2. Factores de Riesgo No Modificables
Los factores de riesgo no modificables son aquellos que no pueden ser controlados por el individuo, pero que aumentan su susceptibilidad a la enfermedad de las arterias coronarias. Algunos de los más importantes son⁚
- Edad⁚ El riesgo de enfermedad coronaria aumenta con la edad, especialmente a partir de los 45 años en los hombres y los 55 años en las mujeres.
- Sexo⁚ Los hombres tienen un mayor riesgo de enfermedad coronaria que las mujeres, aunque este riesgo se iguala después de la menopausia.
- Historia familiar⁚ Una historia familiar de enfermedad coronaria temprana aumenta el riesgo de desarrollar la enfermedad;
- Genética⁚ Algunos genes pueden predisponer a la persona a desarrollar enfermedad coronaria, aunque la mayoría de los casos se deben a una combinación de factores genéticos y ambientales.
Manifestaciones Clínicas
La enfermedad de las arterias coronarias puede manifestarse de diversas formas, dependiendo de la gravedad de la obstrucción arterial y de la zona del corazón afectada. Las manifestaciones clínicas más comunes son⁚
- Angina de pecho⁚ Dolor o molestia en el pecho que se produce cuando el flujo sanguíneo al corazón se reduce, lo que provoca una falta de oxígeno en el miocardio. El dolor suele ser opresivo, como una sensación de pesadez o de presión, y puede irradiarse al brazo izquierdo, la mandíbula o el cuello.
- Infarto de miocardio⁚ Se produce cuando una arteria coronaria se obstruye completamente, lo que provoca la muerte de tejido cardiaco. El infarto de miocardio es una emergencia médica que requiere atención inmediata. Los síntomas incluyen dolor intenso en el pecho, sudoración, náuseas, vómitos y dificultad para respirar.
6.1. Angina de Pecho
La angina de pecho es un síntoma común de la enfermedad de las arterias coronarias que se caracteriza por dolor o molestia en el pecho, generalmente provocado por un estrechamiento de las arterias coronarias que reduce el flujo sanguíneo al corazón. El dolor suele ser opresivo, como una sensación de pesadez o de presión, y puede irradiarse al brazo izquierdo, la mandíbula o el cuello. La angina de pecho se desencadena por el esfuerzo físico, el estrés emocional o el frío, y suele aliviarse con el reposo o la nitroglicerina.
Existen diferentes tipos de angina de pecho, entre las que se encuentran⁚
- Angina estable⁚ Se produce de forma predecible, generalmente durante el esfuerzo físico, y se alivia con el reposo.
- Angina inestable⁚ Se produce de forma repentina, incluso en reposo, y puede ser más intensa y duradera que la angina estable.
- Angina variante o de Prinzmetal⁚ Se produce en reposo, generalmente por la noche, y se debe a un espasmo de las arterias coronarias.
6.2. Infarto de Miocardio
Un infarto de miocardio, también conocido como ataque cardíaco, ocurre cuando se obstruye completamente una arteria coronaria, impidiendo el flujo sanguíneo al miocardio. La falta de oxígeno y nutrientes causa daño o muerte del tejido cardíaco. El infarto de miocardio es una emergencia médica que requiere atención inmediata. Los síntomas suelen ser más severos que la angina de pecho y pueden incluir dolor intenso en el pecho que se irradia al brazo izquierdo, la mandíbula o el cuello, dificultad para respirar, náuseas, vómitos, sudoración y sensación de mareo.
La gravedad del infarto de miocardio depende de la ubicación y la duración de la obstrucción de la arteria coronaria. Un infarto extenso puede provocar complicaciones graves, como insuficiencia cardíaca, arritmias cardíacas e incluso la muerte.
Diagnóstico
El diagnóstico de las enfermedades de las arterias coronarias comienza con una evaluación exhaustiva del paciente, incluyendo la recopilación de la historia clínica y la realización de un examen físico. La historia clínica debe incluir información sobre los síntomas del paciente, su historial familiar de enfermedades cardíacas, sus hábitos de vida y los medicamentos que está tomando. El examen físico puede revelar signos de enfermedad cardíaca, como presión arterial alta, ritmo cardíaco irregular o soplos cardíacos.
Además de la historia clínica y el examen físico, se pueden realizar pruebas de imagen para evaluar la función cardíaca y la anatomía de las arterias coronarias. Estas pruebas incluyen el electrocardiograma (ECG), la ecocardiografía, la angiografía coronaria y otras pruebas de imagen avanzadas.
7.1. Historia Clínica y Examen Físico
La historia clínica es fundamental para el diagnóstico de las enfermedades de las arterias coronarias. El médico debe preguntar al paciente acerca de sus síntomas, como dolor en el pecho, dificultad para respirar, fatiga, mareos o desmayos. También debe indagar sobre su historial familiar de enfermedades cardíacas, ya que la genética juega un papel importante en el desarrollo de estas enfermedades. Además, es importante conocer los hábitos de vida del paciente, como su dieta, nivel de actividad física, consumo de tabaco y alcohol, y el uso de medicamentos.
El examen físico consiste en la evaluación general del paciente, incluyendo la toma de la presión arterial, la frecuencia cardíaca y la temperatura, así como la auscultación del corazón y los pulmones. El médico también puede palpar el abdomen y las extremidades para detectar cualquier anomalía.
7.2. Pruebas de Imagen
Las pruebas de imagen son herramientas esenciales para evaluar la anatomía y función de las arterias coronarias, permitiendo una mejor comprensión del estado del corazón y la detección de posibles enfermedades.
7.2.1. Electrocardiograma (ECG)
El electrocardiograma (ECG) es una prueba no invasiva que registra la actividad eléctrica del corazón a través de electrodos colocados en la piel. Permite evaluar el ritmo cardíaco, la frecuencia cardíaca, la duración del ciclo cardíaco y la presencia de anormalidades en la conducción eléctrica del corazón. En el contexto de la enfermedad de las arterias coronarias, el ECG puede detectar cambios en la actividad eléctrica del miocardio que sugieren isquemia (falta de flujo sanguíneo y oxígeno). Estos cambios pueden incluir ondas T invertidas, depresión del segmento ST o elevación del segmento ST, que indican daño al miocardio. El ECG es una herramienta útil para el diagnóstico de angina de pecho, infarto de miocardio y otras afecciones cardíacas, aunque no siempre es específico para la enfermedad de las arterias coronarias.
7.2.2. Ecocardiograma
El ecocardiograma es una prueba de imagen que utiliza ondas sonoras para crear imágenes del corazón. Permite visualizar la estructura y el funcionamiento del corazón, incluyendo las válvulas cardíacas, el tamaño y la forma de las cavidades cardíacas, la función del miocardio y el flujo sanguíneo a través de las cámaras cardíacas. En la enfermedad de las arterias coronarias, el ecocardiograma puede detectar alteraciones en la función del miocardio, como la presencia de áreas de hipoquinesia (movimiento reducido) o acinesia (ausencia de movimiento), que pueden indicar isquemia o daño al miocardio. Además, el ecocardiograma puede evaluar la presencia de obstrucciones en las arterias coronarias mediante la técnica de ecocardiografía Doppler, que mide la velocidad del flujo sanguíneo. Esta prueba es útil para el diagnóstico de angina de pecho, infarto de miocardio y otras afecciones cardíacas.
7.2.3. Angiografía Coronaria
La angiografía coronaria es una prueba de imagen que permite visualizar las arterias coronarias y detectar la presencia de obstrucciones. Se realiza mediante la inyección de un contraste radiopaco en las arterias coronarias, lo que permite obtener imágenes detalladas de su estructura y flujo sanguíneo. La angiografía coronaria es el procedimiento de referencia para el diagnóstico de la enfermedad de las arterias coronarias. Permite identificar la localización, la gravedad y la extensión de las obstrucciones, así como evaluar el estado de las arterias coronarias después de un tratamiento, como la angioplastia o la cirugía de bypass. La angiografía coronaria es un procedimiento invasivo que se realiza bajo anestesia local o general, y requiere la inserción de un catéter en una arteria del brazo o la pierna.
Tratamiento
El tratamiento de la enfermedad de las arterias coronarias tiene como objetivo aliviar los síntomas, prevenir complicaciones y mejorar la calidad de vida del paciente. El enfoque terapéutico se basa en la modificación de los factores de riesgo, el control de los síntomas y la restauración del flujo sanguíneo coronario. El tratamiento médico incluye medicamentos para reducir el colesterol, controlar la presión arterial, prevenir la formación de coágulos y aliviar el dolor de pecho. En casos de obstrucciones severas que no responden al tratamiento médico, se pueden considerar procedimientos intervencionistas, como la angioplastia con stent o la cirugía de bypass coronario. La angioplastia con stent consiste en la inserción de un tubo metálico (stent) en la arteria obstruida para mantenerla abierta. La cirugía de bypass coronario consiste en la utilización de un vaso sanguíneo sano de otra parte del cuerpo para crear un nuevo camino alrededor de la arteria obstruida.
8.1. Tratamiento Médico
El tratamiento médico para la enfermedad de las arterias coronarias se centra en la modificación de los factores de riesgo y el control de los síntomas. Los medicamentos utilizados incluyen⁚
- Estatinas para reducir el colesterol LDL (“malo”).
- Antihipertensivos para controlar la presión arterial alta.
- Aspirina o otros antiagregantes plaquetarios para prevenir la formación de coágulos sanguíneos.
- Betabloqueantes para reducir la frecuencia cardíaca y la presión arterial.
- Nitratos para aliviar el dolor de pecho (angina).
- Inhibidores de la ECA para relajar los vasos sanguíneos y mejorar el flujo sanguíneo.
- Bloqueadores de los canales de calcio para relajar los vasos sanguíneos y reducir la presión arterial.
El tratamiento médico se adapta a las necesidades individuales del paciente y se ajusta según la evolución de la enfermedad.
8.2. Intervención Coronaria Percutánea (ICP)
La Intervención Coronaria Percutánea (ICP) es un procedimiento mínimamente invasivo que se utiliza para abrir las arterias coronarias bloqueadas. Se introduce un catéter delgado y flexible a través de una arteria en la pierna o el brazo hasta la arteria coronaria afectada. El catéter lleva un pequeño globo que se infla para abrir la arteria bloqueada. En algunos casos, se coloca un stent, una pequeña malla metálica, en la arteria para mantenerla abierta. La ICP es un procedimiento efectivo para tratar la angina de pecho y el infarto de miocardio, mejorando el flujo sanguíneo al corazón y reduciendo el riesgo de eventos cardíacos futuros. La recuperación después de una ICP suele ser rápida, permitiendo a los pacientes volver a sus actividades normales en pocos días;
8.3. Cirugía de Bypass Coronario
La cirugía de bypass coronario es un procedimiento quirúrgico que se realiza para restaurar el flujo sanguíneo al corazón cuando las arterias coronarias están bloqueadas. Se utiliza un injerto, generalmente tomado de una arteria o vena del propio paciente, para crear una nueva vía de flujo sanguíneo alrededor de la zona bloqueada. La cirugía de bypass coronario se realiza bajo anestesia general y puede durar varias horas. Después de la cirugía, el paciente necesita un período de recuperación en el hospital, seguido de rehabilitación cardíaca para fortalecer el corazón y mejorar su resistencia. La cirugía de bypass coronario es un procedimiento efectivo para tratar la angina de pecho y el infarto de miocardio, mejorando la calidad de vida y la esperanza de vida de los pacientes.
Rehabilitación y Pronóstico
La rehabilitación cardíaca es un programa integral que ayuda a los pacientes a recuperarse después de un evento cardiovascular, como un infarto de miocardio o una cirugía de bypass coronario. Incluye ejercicio físico supervisado, educación sobre la enfermedad cardíaca, asesoramiento nutricional y apoyo psicológico. La rehabilitación cardíaca ayuda a mejorar la fuerza muscular, la resistencia cardiovascular, la capacidad pulmonar y la calidad de vida de los pacientes. El pronóstico de los pacientes con enfermedad de las arterias coronarias depende de varios factores, como la gravedad de la enfermedad, la edad del paciente, la presencia de otros problemas de salud y la respuesta al tratamiento. La mortalidad y la morbilidad asociadas a la enfermedad de las arterias coronarias se han reducido significativamente en las últimas décadas gracias a los avances en la prevención, el diagnóstico y el tratamiento.