Enfermedad hepática alcohólica⁚ Reversibilidad, signos, etapas
La enfermedad hepática alcohólica (EHA) es una complicación grave del abuso de alcohol que puede progresar a cirrosis, insuficiencia hepática y cáncer de hígado. La EHA es reversible en las primeras etapas, pero la reversibilidad depende de la etapa de la enfermedad y de la capacidad del individuo para abstenerse del alcohol y realizar cambios en el estilo de vida. Los signos y síntomas de la EHA varían según la etapa de la enfermedad y pueden incluir fatiga, pérdida de apetito, ictericia, ascitis y encefalopatía hepática. La EHA se clasifica en cuatro etapas⁚ esteatosis hepática, hepatitis alcohólica, cirrosis e insuficiencia hepática.
Introducción
La enfermedad hepática alcohólica (EHA) es una afección grave que surge como consecuencia del consumo excesivo y prolongado de alcohol. El hígado, un órgano vital que desempeña funciones esenciales en el metabolismo, la desintoxicación y la producción de proteínas, se ve afectado por el consumo crónico de alcohol, lo que desencadena una serie de procesos patológicos que pueden conducir a la disfunción hepática y, en última instancia, a la insuficiencia hepática. La EHA es una condición compleja que se caracteriza por una serie de etapas progresivas, cada una con sus propias manifestaciones clínicas y características histológicas. Comprender las diferentes etapas de la EHA, así como los factores que influyen en su reversibilidad, es crucial para el diagnóstico, el tratamiento y la prevención de esta enfermedad.
La enfermedad hepática alcohólica⁚ una complicación grave del abuso de alcohol
La enfermedad hepática alcohólica (EHA) representa una de las consecuencias más graves del abuso crónico de alcohol. El consumo excesivo y prolongado de alcohol sobrecarga al hígado, órgano vital encargado de la desintoxicación y el metabolismo, y lo expone a un estrés constante. El alcohol se metaboliza en el hígado a través de una serie de enzimas, incluyendo el alcohol deshidrogenasa y el aldehído deshidrogenasa. Este proceso genera productos tóxicos como el acetaldehído, que pueden dañar directamente las células hepáticas y desencadenar una cascada de eventos que conducen a la inflamación, fibrosis y, finalmente, cirrosis hepática. La EHA es una enfermedad progresiva que puede avanzar desde una etapa inicial de acumulación de grasa en el hígado hasta la cirrosis, una condición irreversible que puede llevar a la insuficiencia hepática y la muerte.
Definición de la enfermedad hepática alcohólica
La enfermedad hepática alcohólica (EHA) se define como un espectro de lesiones hepáticas que se desarrollan como consecuencia del consumo excesivo y prolongado de alcohol. El alcohol, al metabolizarse en el hígado, genera productos tóxicos que dañan las células hepáticas, provocando una respuesta inflamatoria y fibrosis. La EHA se caracteriza por una serie de cambios patológicos que incluyen esteatosis hepática (acumulación de grasa en el hígado), hepatitis alcohólica (inflamación del hígado), fibrosis (formación de tejido cicatricial) y cirrosis (cicatrización extensa del hígado que altera su función). La EHA es una enfermedad compleja que puede manifestarse de diferentes formas, con diferentes grados de gravedad, dependiendo de la cantidad de alcohol consumido, la duración del consumo, la predisposición genética y otros factores individuales.
Mecanismos de daño hepático inducido por el alcohol
El alcohol, al metabolizarse en el hígado, genera diversos productos tóxicos que dañan las células hepáticas. El metabolismo del alcohol comienza con la enzima alcohol deshidrogenasa (ADH) que convierte el etanol en acetaldehído, una sustancia altamente tóxica. El acetaldehído se metaboliza posteriormente por la enzima aldehído deshidrogenasa (ALDH) en acetato. El acetaldehído es un potente agente oxidante que daña las mitocondrias, las estructuras celulares responsables de la producción de energía. Además, el acetaldehído induce la formación de radicales libres, que contribuyen al daño oxidativo de las células hepáticas. La acumulación de productos tóxicos del metabolismo del alcohol, como el acetaldehído, provoca inflamación hepática, fibrosis y, en última instancia, cirrosis. El daño hepático inducido por el alcohol también se ve exacerbado por la reducción de la producción de proteínas hepáticas esenciales, como la albúmina, y la alteración de la función de los hepatocitos, las células principales del hígado.
Factores de riesgo para la enfermedad hepática alcohólica
La enfermedad hepática alcohólica (EHA) es una complicación grave del abuso de alcohol, y varios factores pueden aumentar el riesgo de desarrollarla. El consumo excesivo de alcohol es el factor de riesgo más importante, y la cantidad y la duración del consumo son determinantes. El género también influye en el riesgo, siendo las mujeres más susceptibles a la EHA que los hombres, debido a su menor capacidad para metabolizar el alcohol. La genética juega un papel importante, con algunos individuos más propensos a desarrollar EHA debido a variantes genéticas en las enzimas que metabolizan el alcohol. La obesidad, la diabetes tipo 2 y el síndrome metabólico también aumentan el riesgo de EHA, ya que estos trastornos pueden exacerbar el daño hepático inducido por el alcohol. Además, la presencia de otras enfermedades hepáticas preexistentes, como la hepatitis viral, puede aumentar la susceptibilidad a la EHA y acelerar su progresión.
Reversibilidad de la enfermedad hepática alcohólica
La reversibilidad de la enfermedad hepática alcohólica (EHA) depende en gran medida de la etapa de la enfermedad y de la capacidad del individuo para abstenerse del alcohol. En las primeras etapas, como la esteatosis hepática, la reversibilidad es posible con la abstinencia del alcohol y los cambios en el estilo de vida. La abstinencia permite que el hígado se regenere y repare el daño causado por el alcohol. Los cambios en el estilo de vida, como una dieta saludable, ejercicio regular y control de peso, también pueden contribuir a la recuperación hepática. Sin embargo, a medida que la EHA progresa a etapas más avanzadas, como la hepatitis alcohólica o la cirrosis, la reversibilidad se vuelve más limitada. En estos casos, la abstinencia del alcohol puede prevenir un mayor daño hepático, pero es posible que no revierta completamente la fibrosis o la cirrosis ya establecidas. La cirrosis, la etapa final de la EHA, es irreversible y puede conducir a insuficiencia hepática, lo que requiere un trasplante de hígado para la supervivencia.
La reversibilidad depende de la etapa de la enfermedad
La reversibilidad de la enfermedad hepática alcohólica (EHA) está estrechamente relacionada con la etapa de la enfermedad. En las primeras etapas, como la esteatosis hepática, la reversibilidad es alta con la abstinencia del alcohol y los cambios en el estilo de vida. El hígado tiene una capacidad notable de regeneración, y la eliminación del alcohol permite que el tejido hepático dañado se repare. Sin embargo, a medida que la EHA progresa a la hepatitis alcohólica, la reversibilidad disminuye. En esta etapa, la inflamación hepática y el daño celular son más graves, y la reparación completa puede ser más difícil. La cirrosis, la etapa final de la EHA, es irreversible. En la cirrosis, el tejido hepático es reemplazado por tejido cicatricial, lo que afecta la función hepática y no se puede revertir. La abstinencia del alcohol puede prevenir un mayor daño, pero no puede revertir la cirrosis. La insuficiencia hepática, una complicación de la cirrosis, es una condición grave que a menudo requiere un trasplante de hígado para la supervivencia.
El papel de la abstinencia en la recuperación hepática
La abstinencia del alcohol es fundamental para la recuperación hepática en la enfermedad hepática alcohólica (EHA). La exposición continua al alcohol perpetúa el daño hepático, impidiendo la reparación y exacerbando la inflamación. Al abstenerse del alcohol, se elimina la fuente de lesión, permitiendo que el hígado comience a reparar el tejido dañado. La abstinencia del alcohol no solo detiene el daño progresivo, sino que también facilita la regeneración hepática. El hígado tiene una capacidad notable para regenerarse, y la abstinencia del alcohol crea un entorno favorable para la reparación y el crecimiento de las células hepáticas. La abstinencia del alcohol también ayuda a reducir la inflamación hepática, lo que permite que el hígado funcione de manera más eficiente. Sin embargo, la abstinencia del alcohol no garantiza la reversibilidad de la EHA, especialmente en etapas avanzadas como la cirrosis. En estos casos, la abstinencia del alcohol puede prevenir un mayor daño, pero no puede revertir la cicatrización hepática.
El papel de los cambios en el estilo de vida en la recuperación hepática
Además de la abstinencia del alcohol, los cambios en el estilo de vida juegan un papel crucial en la recuperación hepática en la enfermedad hepática alcohólica (EHA). Una dieta saludable, rica en frutas, verduras y proteínas magras, proporciona los nutrientes esenciales para la reparación hepática y la regeneración celular. La pérdida de peso, especialmente en personas con obesidad, reduce la carga sobre el hígado y mejora su función. El ejercicio regular mejora la circulación sanguínea, aumenta la sensibilidad a la insulina y reduce la inflamación, lo que beneficia la salud hepática; El control de otras afecciones médicas, como la diabetes y la presión arterial alta, es esencial para optimizar la salud hepática. La reducción del estrés a través de técnicas de relajación, como la meditación o el yoga, puede ayudar a disminuir la inflamación y mejorar la función hepática. Estos cambios en el estilo de vida no solo ayudan a la recuperación hepática, sino que también reducen el riesgo de desarrollar otras enfermedades crónicas, mejorando la salud general del individuo.
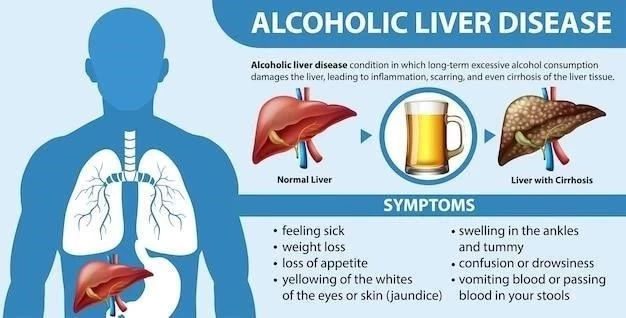
Signos y síntomas de la enfermedad hepática alcohólica
Los signos y síntomas de la enfermedad hepática alcohólica (EHA) varían según la etapa de la enfermedad. En las primeras etapas, la EHA puede ser asintomática o presentar síntomas leves, como fatiga, pérdida de apetito, náuseas y dolor abdominal leve. A medida que la enfermedad progresa, los síntomas se vuelven más pronunciados y pueden incluir ictericia (coloración amarillenta de la piel y los ojos), ascitis (acumulación de líquido en el abdomen), edema (hinchazón de las piernas y los tobillos), telangiectasias (pequeños vasos sanguíneos dilatados en la piel), eritema palmar (enrojecimiento de las palmas de las manos), ginecomastia (agrandamiento de las mamas en los hombres) y encefalopatía hepática (confusión, somnolencia, cambios en el comportamiento). En las etapas avanzadas, la EHA puede provocar insuficiencia hepática, que se caracteriza por un deterioro significativo de la función hepática, lo que puede llevar a la muerte.
Signos y síntomas tempranos
Los signos y síntomas tempranos de la enfermedad hepática alcohólica (EHA) a menudo son sutiles y pueden pasar desapercibidos. En las primeras etapas, la EHA puede ser asintomática o presentar síntomas leves que pueden confundirse con otras afecciones. Algunos de los signos y síntomas tempranos más comunes de la EHA incluyen⁚
- Fatiga⁚ Sensación general de cansancio y falta de energía.
- Pérdida de apetito⁚ Disminución del interés en la comida y dificultad para comer.
- Náuseas⁚ Sensación de malestar estomacal y ganas de vomitar.
- Dolor abdominal leve⁚ Dolor sordo en la parte superior derecha del abdomen.
- Sensibilidad al alcohol⁚ Tolerancia disminuida al alcohol y aparición de síntomas como náuseas, vómitos o dolor de cabeza después de beber incluso pequeñas cantidades de alcohol.
Es importante tener en cuenta que estos síntomas tempranos también pueden ser causados por otras afecciones, por lo que es esencial consultar a un médico para obtener un diagnóstico preciso.
Signos y síntomas avanzados
A medida que la enfermedad hepática alcohólica (EHA) progresa, los signos y síntomas se vuelven más pronunciados y pueden indicar una enfermedad hepática grave. Algunos de los signos y síntomas avanzados de la EHA incluyen⁚
- Ictericia⁚ Coloración amarillenta de la piel y los ojos debido a la acumulación de bilirrubina en la sangre.
- Ascitis⁚ Acumulación de líquido en el abdomen, lo que provoca hinchazón y distensión abdominal.
- Encefalopatía hepática⁚ Confusión, desorientación, somnolencia y cambios en el comportamiento debido a la acumulación de toxinas en el cerebro.
- Hemorragia gastrointestinal⁚ Sangrado en el tracto digestivo, que puede manifestarse como vómitos con sangre o heces negras.
- Edema en las piernas y los pies⁚ Hinchazón en las piernas y los pies debido a la acumulación de líquido.
- Pérdida de peso inexplicable⁚ Pérdida de peso significativa sin cambios en la dieta o el ejercicio.
Si experimenta alguno de estos signos o síntomas avanzados, es crucial buscar atención médica inmediata. La EHA en etapa avanzada puede ser potencialmente mortal, por lo que la intervención temprana es esencial para mejorar las posibilidades de recuperación.
Etapas de la enfermedad hepática alcohólica
La enfermedad hepática alcohólica (EHA) progresa a través de varias etapas, cada una con sus características patológicas y clínicas específicas. Estas etapas son⁚
- Etapa 1⁚ Esteatosis hepática⁚ Se caracteriza por la acumulación de grasa en las células hepáticas, lo que lleva a un hígado graso. En esta etapa, el hígado puede estar ligeramente agrandado, pero generalmente no hay síntomas notables. La esteatosis hepática es reversible con la abstinencia del alcohol.
- Etapa 2⁚ Hepatitis alcohólica⁚ Se caracteriza por la inflamación del hígado, daño celular y necrosis. Los síntomas pueden incluir fatiga, pérdida de apetito, náuseas, dolor abdominal y sensibilidad en el cuadrante superior derecho del abdomen. La hepatitis alcohólica puede progresar a cirrosis si no se trata.
- Etapa 3⁚ Cirrosis⁚ Se caracteriza por la formación de tejido cicatricial en el hígado, lo que interfiere con su función normal. La cirrosis es irreversible y puede provocar insuficiencia hepática.
- Etapa 4⁚ Insuficiencia hepática⁚ Se caracteriza por una disminución severa de la función hepática, lo que lleva a la acumulación de toxinas en el cuerpo. Los síntomas incluyen ictericia, ascitis, encefalopatía hepática y hemorragia gastrointestinal. La insuficiencia hepática es una condición potencialmente mortal que requiere un trasplante de hígado para la supervivencia.
El progreso de la EHA a través de estas etapas es variable y depende de factores como la cantidad de alcohol consumido, la duración del consumo, la genética y la salud general del individuo.
Etapa 1⁚ Esteatosis hepática
La esteatosis hepática, también conocida como hígado graso, es la etapa inicial de la enfermedad hepática alcohólica (EHA). Se caracteriza por la acumulación de grasa en las células hepáticas, lo que lleva a un aumento del tamaño del hígado. Esta acumulación de grasa es causada por el metabolismo anormal del alcohol en el hígado, lo que interfiere con el procesamiento de los lípidos. La esteatosis hepática es una condición reversible en la mayoría de los casos, especialmente si se abstinen del alcohol.
La esteatosis hepática en sí misma no suele causar síntomas notables. Sin embargo, puede provocar fatiga, pérdida de apetito o dolor abdominal leve. El diagnóstico se realiza mediante pruebas de imagen, como una ecografía o una tomografía computarizada, o mediante una biopsia hepática. El tratamiento principal para la esteatosis hepática inducida por el alcohol es la abstinencia del alcohol. Otros cambios en el estilo de vida, como una dieta saludable y ejercicio regular, también pueden ayudar a reducir la acumulación de grasa en el hígado.
Es importante destacar que la esteatosis hepática puede progresar a etapas más graves de EHA, como la hepatitis alcohólica, si el consumo de alcohol continúa. Por lo tanto, la detección temprana y la intervención son cruciales para prevenir la progresión de la enfermedad.
Etapa 2⁚ Hepatitis alcohólica
La hepatitis alcohólica es una etapa más grave de la enfermedad hepática alcohólica (EHA) que se caracteriza por inflamación y daño del tejido hepático. El consumo excesivo de alcohol provoca una respuesta inflamatoria en el hígado, que se manifiesta como daño a las células hepáticas y fibrosis, es decir, la formación de tejido cicatricial. La hepatitis alcohólica puede causar síntomas como fatiga, pérdida de apetito, náuseas, vómitos, dolor abdominal, ictericia (coloración amarillenta de la piel y los ojos) y fiebre.
El diagnóstico de la hepatitis alcohólica se basa en la historia clínica del paciente, los síntomas, los análisis de sangre y una biopsia hepática. El tratamiento de la hepatitis alcohólica se centra en la abstinencia del alcohol, la reducción de la inflamación y la protección del hígado. Se pueden administrar medicamentos para reducir la inflamación y mejorar la función hepática. Los cambios en el estilo de vida, como una dieta saludable y ejercicio regular, también son importantes para mejorar la salud del hígado.
La hepatitis alcohólica puede progresar a cirrosis si no se trata. Por lo tanto, la intervención temprana es crucial para prevenir la progresión de la enfermedad y mejorar el pronóstico del paciente.
Etapa 3⁚ Cirrosis
La cirrosis es la etapa final de la enfermedad hepática alcohólica (EHA) y se caracteriza por la formación extensa de tejido cicatricial en el hígado. La fibrosis, o formación de tejido cicatricial, reemplaza el tejido hepático normal, lo que interfiere con la función del hígado. El hígado cicatrizado se vuelve rígido y no puede funcionar correctamente, lo que lleva a una variedad de complicaciones graves. La cirrosis es una condición irreversible que puede provocar insuficiencia hepática, cáncer de hígado y muerte.
Los síntomas de la cirrosis pueden incluir fatiga, pérdida de apetito, pérdida de peso, ictericia (coloración amarillenta de la piel y los ojos), ascitis (acumulación de líquido en el abdomen), edemas (hinchazón de las piernas y los pies), encefalopatía hepática (confusión y cambios en el estado mental), y sangrado fácil. El diagnóstico de la cirrosis se basa en la historia clínica del paciente, los síntomas, los análisis de sangre, la ecografía, la tomografía computada o la resonancia magnética, y una biopsia hepática.
El tratamiento de la cirrosis se centra en controlar los síntomas y prevenir complicaciones. No existe una cura para la cirrosis, pero los cambios en el estilo de vida, los medicamentos y el trasplante de hígado pueden ayudar a mejorar la calidad de vida del paciente y prolongar su supervivencia.
Etapa 4⁚ Insuficiencia hepática
La insuficiencia hepática es la etapa final de la enfermedad hepática alcohólica (EHA) y ocurre cuando el hígado ya no puede funcionar correctamente. En esta etapa, el hígado ha perdido la mayor parte de su capacidad para realizar sus funciones vitales, como la producción de bilis, la eliminación de toxinas de la sangre y la síntesis de proteínas. La insuficiencia hepática es una condición grave que puede poner en peligro la vida y requiere atención médica inmediata.
Los síntomas de la insuficiencia hepática pueden incluir fatiga extrema, ictericia (coloración amarillenta de la piel y los ojos), ascitis (acumulación de líquido en el abdomen), edemas (hinchazón de las piernas y los pies), encefalopatía hepática (confusión y cambios en el estado mental), sangrado fácil, y cambios en el comportamiento. El diagnóstico de la insuficiencia hepática se basa en la historia clínica del paciente, los síntomas, los análisis de sangre, la ecografía, la tomografía computada o la resonancia magnética, y una biopsia hepática.
El tratamiento de la insuficiencia hepática se centra en controlar los síntomas y prevenir complicaciones. No existe una cura para la insuficiencia hepática, pero el trasplante de hígado puede ser una opción para algunos pacientes. El trasplante de hígado es un procedimiento complejo que implica la extirpación del hígado enfermo y su reemplazo por un hígado sano de un donante.
Diagnóstico de la enfermedad hepática alcohólica
El diagnóstico de la enfermedad hepática alcohólica (EHA) se basa en una combinación de factores, incluyendo la historia clínica del paciente, los síntomas, los análisis de sangre y las pruebas de imagenología. La historia clínica del paciente debe incluir información sobre el consumo de alcohol, la duración del consumo y la cantidad de alcohol consumida. Los síntomas de la EHA pueden variar según la etapa de la enfermedad y pueden incluir fatiga, pérdida de apetito, ictericia, ascitis, edemas, encefalopatía hepática, sangrado fácil y cambios en el comportamiento.
Las pruebas de función hepática son análisis de sangre que miden los niveles de enzimas hepáticas, bilirrubina y proteínas en la sangre. Los niveles elevados de enzimas hepáticas pueden indicar daño hepático, mientras que los niveles bajos de proteínas en la sangre pueden indicar que el hígado no está produciendo suficiente proteína. La bilirrubina es un producto de desecho que se produce cuando los glóbulos rojos se descomponen. Los niveles elevados de bilirrubina en la sangre pueden causar ictericia.
Las pruebas de imagenología, como la ecografía, la tomografía computada o la resonancia magnética, pueden ayudar a visualizar el hígado y detectar cualquier daño o cicatrización. En algunos casos, puede ser necesaria una biopsia hepática para confirmar el diagnóstico de EHA. La biopsia hepática implica la extracción de una pequeña muestra de tejido hepático para su examen microscópico.
Pruebas de función hepática
Las pruebas de función hepática (PFL) son un conjunto de análisis de sangre que miden la actividad de diferentes enzimas y proteínas producidas por el hígado. Estas pruebas son esenciales para evaluar la salud del hígado y detectar cualquier signo de daño o disfunción. Los resultados de las PFL pueden ayudar a diagnosticar la enfermedad hepática alcohólica (EHA) y monitorear su progresión.
Algunas de las PFL más comunes incluyen⁚
- AST (Aspartato aminotransferasa)⁚ Esta enzima se encuentra principalmente en el hígado y el corazón. Los niveles elevados de AST pueden indicar daño hepático, pero también pueden ser causados por otros factores, como el ejercicio intenso o la lesión muscular.
- ALT (Alanina aminotransferasa)⁚ Esta enzima se encuentra principalmente en el hígado. Los niveles elevados de ALT son más específicos para el daño hepático que los niveles elevados de AST.
- ALP (Fosfatasa alcalina)⁚ Esta enzima se encuentra en el hígado, los huesos y el intestino delgado. Los niveles elevados de ALP pueden indicar daño hepático, pero también pueden ser causados por otras condiciones, como la enfermedad ósea o la obstrucción biliar.
- GGT (Gamma-glutamil transpeptidasa)⁚ Esta enzima se encuentra principalmente en el hígado. Los niveles elevados de GGT son muy sensibles al consumo de alcohol y pueden indicar daño hepático inducido por el alcohol.
- Bilirrubina⁚ La bilirrubina es un producto de desecho que se produce cuando los glóbulos rojos se descomponen. Los niveles elevados de bilirrubina en la sangre pueden causar ictericia.
- Albúmina⁚ La albúmina es una proteína producida por el hígado. Los niveles bajos de albúmina en la sangre pueden indicar que el hígado no está produciendo suficiente proteína.
Los resultados de las PFL deben interpretarse en el contexto de la historia clínica del paciente, los síntomas y otros exámenes. Los niveles elevados de ciertas enzimas hepáticas pueden indicar daño hepático, pero no siempre son específicos para la EHA. Se necesitan más pruebas para confirmar el diagnóstico.
Biopsia hepática
La biopsia hepática es un procedimiento médico que consiste en extraer una pequeña muestra de tejido del hígado para analizarla bajo un microscopio. Es el método más preciso para diagnosticar la enfermedad hepática alcohólica (EHA) y determinar su estadio. La biopsia permite a los médicos evaluar la extensión del daño hepático, la presencia de inflamación, fibrosis y cirrosis, así como la actividad de la enfermedad.
El procedimiento se realiza generalmente bajo sedación local y consiste en insertar una aguja fina en el hígado a través de la piel. La muestra de tejido se extrae y se envía a un laboratorio para su análisis. La biopsia hepática es un procedimiento seguro y eficaz, pero conlleva algunos riesgos, como sangrado, dolor y daño a órganos cercanos.
La biopsia hepática es especialmente útil en casos donde las pruebas de función hepática son ambiguas o cuando se sospecha de una enfermedad hepática grave. Los resultados de la biopsia pueden ayudar a los médicos a determinar el mejor curso de tratamiento para el paciente, incluyendo la necesidad de un trasplante de hígado.
Estudios de imagenología
Los estudios de imagenología son herramientas valiosas para evaluar la salud del hígado y detectar signos de enfermedad hepática alcohólica (EHA). Estas pruebas no son invasivas y proporcionan información sobre la estructura y función del hígado. Algunas de las pruebas de imagenología más comunes utilizadas para diagnosticar la EHA incluyen⁚
- Ecografía abdominal⁚ Esta prueba utiliza ondas sonoras para crear imágenes del hígado y otros órganos abdominales. La ecografía puede detectar cambios en el tamaño del hígado, la presencia de ascitis (acumulación de líquido en el abdomen) y otras anomalías.
- Tomografía computarizada (TC)⁚ La TC utiliza rayos X para crear imágenes detalladas del hígado. La TC puede identificar áreas de daño hepático, cirrosis y tumores.
- Resonancia magnética (RM)⁚ La RM utiliza campos magnéticos y ondas de radio para crear imágenes detalladas del hígado. La RM puede detectar cambios en la estructura del hígado y evaluar la presencia de fibrosis.
- FibroScan⁚ Esta prueba no invasiva utiliza ondas sonoras para medir la rigidez del hígado. La rigidez del hígado es un indicador de fibrosis, que es la cicatrización del tejido hepático.
Los estudios de imagenología pueden proporcionar información valiosa sobre la salud del hígado y ayudar a los médicos a diagnosticar la EHA, determinar su estadio y monitorear la respuesta al tratamiento.
Tratamiento de la enfermedad hepática alcohólica
El tratamiento de la enfermedad hepática alcohólica (EHA) se centra en detener el daño hepático adicional y mejorar la función hepática. El enfoque principal es la abstinencia del alcohol, ya que el consumo continuo de alcohol exacerba el daño hepático. Además de la abstinencia, el tratamiento puede incluir⁚
- Cambios en el estilo de vida⁚ Una dieta saludable, rica en frutas, verduras y proteínas magras, y un ejercicio regular pueden ayudar a mejorar la salud del hígado y reducir la inflamación. La pérdida de peso también puede ser beneficiosa para las personas con EHA.
- Medicamentos⁚ Los medicamentos pueden utilizarse para tratar las complicaciones de la EHA, como la ascitis, la encefalopatía hepática y la infección. Los corticosteroides pueden ayudar a reducir la inflamación en la hepatitis alcohólica. Los antibióticos pueden utilizarse para tratar las infecciones.
- Trasplante de hígado⁚ En casos graves de EHA, cuando la función hepática ha disminuido significativamente, un trasplante de hígado puede ser la única opción de tratamiento. El trasplante de hígado es un procedimiento complejo que implica reemplazar el hígado enfermo por un hígado sano de un donante.
El éxito del tratamiento de la EHA depende de la etapa de la enfermedad, la capacidad del individuo para abstenerse del alcohol y la adherencia al plan de tratamiento.
Abstinencia del alcohol
La abstinencia del alcohol es el pilar fundamental del tratamiento de la enfermedad hepática alcohólica (EHA). El consumo continuo de alcohol perpetúa el daño hepático y dificulta la recuperación. La abstinencia permite que el hígado se regenere y repare el tejido dañado. Sin embargo, la abstinencia puede ser un desafío para los pacientes con EHA, ya que pueden experimentar síntomas de abstinencia como ansiedad, insomnio, temblores, náuseas y convulsiones. Para facilitar la abstinencia, se pueden utilizar terapias conductuales, como la terapia cognitivo-conductual (TCC), que ayudan a los pacientes a identificar y modificar los pensamientos y comportamientos relacionados con el consumo de alcohol.
Además, los medicamentos pueden utilizarse para aliviar los síntomas de abstinencia y reducir el riesgo de complicaciones. Estos medicamentos incluyen benzodiazepinas para controlar los síntomas físicos, como los temblores y las convulsiones, y antidepresivos para manejar la ansiedad y la depresión. Es esencial que los pacientes con EHA reciban apoyo y orientación durante la abstinencia, ya que el apoyo social y profesional puede mejorar las posibilidades de éxito.
Cambios en el estilo de vida
Los cambios en el estilo de vida son cruciales para mejorar la salud hepática y prevenir la progresión de la enfermedad hepática alcohólica (EHA). Una dieta saludable y equilibrada es fundamental, priorizando el consumo de frutas, verduras, proteínas magras y cereales integrales. Se debe evitar el consumo excesivo de grasas saturadas, azúcares simples y alimentos procesados. La pérdida de peso, especialmente en pacientes con obesidad, también es esencial para reducir la carga sobre el hígado y mejorar su función.
La actividad física regular, como caminar, nadar o andar en bicicleta, es beneficiosa para la salud cardiovascular y hepática. El ejercicio ayuda a mejorar la sensibilidad a la insulina, reducir la inflamación y mejorar la circulación sanguínea. Además, es importante evitar el consumo de tabaco, ya que el tabaquismo aumenta el riesgo de daño hepático y otras enfermedades.
La gestión del estrés también juega un papel importante en la recuperación de la EHA. El estrés crónico puede exacerbar la inflamación y el daño hepático. Las técnicas de relajación, como la meditación, el yoga o la respiración profunda, pueden ayudar a controlar el estrés y promover la salud general.
Medicamentos
Aunque la abstinencia del alcohol y los cambios en el estilo de vida son pilares fundamentales en el tratamiento de la enfermedad hepática alcohólica (EHA), en algunos casos se pueden utilizar medicamentos para controlar los síntomas y prevenir complicaciones. Los corticosteroides, como la prednisona, pueden utilizarse para reducir la inflamación en pacientes con hepatitis alcohólica aguda, pero su uso a largo plazo puede tener efectos secundarios significativos.
Los medicamentos antivirales, como la tenofovir y la entecavir, pueden ser útiles para tratar la hepatitis B crónica, que puede aumentar el riesgo de desarrollar EHA. Los diuréticos pueden utilizarse para tratar la ascitis, una acumulación de líquido en el abdomen, que es una complicación común de la cirrosis.
Los laxantes pueden utilizarse para aliviar el estreñimiento, que puede ser un problema en pacientes con EHA debido a la disminución de la función hepática. Los antibióticos pueden utilizarse para tratar las infecciones bacterianas que pueden ocurrir en pacientes con EHA, como la peritonitis bacteriana espontánea.



El artículo aborda de manera clara y concisa la EHA, incluyendo información sobre la reversibilidad, las etapas y los signos. Se valora la inclusión de la clasificación en etapas, lo que facilita la comprensión de la progresión de la enfermedad. Se sugiere incluir un apartado dedicado a las opciones de tratamiento disponibles, incluyendo la terapia farmacológica y el apoyo psicológico, así como la importancia de la intervención temprana.
El artículo es informativo y útil para comprender la EHA. Se destaca la importancia de la reversibilidad en las etapas iniciales y la clasificación en etapas. Se podría ampliar la información sobre los factores de riesgo, incluyendo el consumo de alcohol en mujeres embarazadas y la predisposición genética. Además, se podría incluir un apartado dedicado a la prevención, con recomendaciones para el consumo responsable de alcohol.
El artículo es informativo y útil para comprender las bases de la EHA. La información sobre la reversibilidad en las etapas iniciales es crucial para la concienciación y la prevención. Se agradece la inclusión de la clasificación en etapas, aunque se podría profundizar en las características histológicas de cada etapa. La inclusión de referencias bibliográficas y recursos adicionales para el lector sería un valor añadido.
Este artículo ofrece una introducción clara y concisa a la enfermedad hepática alcohólica (EHA). Se destaca la importancia de la reversibilidad en las etapas iniciales, así como la clasificación en cuatro etapas. La información sobre los signos y síntomas, aunque breve, es útil para comprender la progresión de la enfermedad. Sin embargo, se podría ampliar la sección sobre los factores de riesgo y las opciones de tratamiento disponibles, incluyendo información sobre la terapia farmacológica y el apoyo psicológico.
El artículo es informativo y útil para comprender la EHA. Se valora la inclusión de la clasificación en etapas, lo que facilita la comprensión de la progresión de la enfermedad. Se podría incluir un apartado dedicado a la importancia de la intervención temprana y el papel de la educación sanitaria en la prevención de la EHA.
El artículo ofrece una buena descripción general de la EHA, incluyendo la reversibilidad, las etapas y los signos. Se aprecia la claridad en la exposición de los conceptos. Se sugiere incluir un apartado dedicado a las consecuencias de la EHA, como la cirrosis y el cáncer de hígado, así como la importancia del diagnóstico temprano y el seguimiento médico.
La información proporcionada en el artículo es precisa y relevante. Se destaca la importancia del consumo excesivo de alcohol como factor causal de la EHA. Se podría mejorar la presentación incluyendo imágenes o esquemas que ilustren la progresión de la enfermedad y las diferentes etapas. Además, se podría mencionar brevemente las complicaciones a largo plazo de la EHA, como la cirrosis y el cáncer de hígado.
El artículo presenta una descripción general de la EHA, abarcando aspectos clave como la reversibilidad, las etapas y los signos. Se aprecia la claridad en la exposición de los conceptos y la organización del contenido. Sería interesante incluir ejemplos concretos de los signos y síntomas en cada etapa, así como un apartado dedicado a la prevención de la EHA, incluyendo recomendaciones para el consumo responsable de alcohol.