La vena poplítea⁚ Anatomía y función
La vena poplítea es un vaso sanguíneo esencial en el sistema circulatorio de las extremidades inferiores․ Su anatomía y función son cruciales para el retorno venoso adecuado y la salud general de las piernas․
Introducción
La vena poplítea es un vaso sanguíneo de gran importancia en la circulación de las extremidades inferiores․ Se encuentra ubicada en la fosa poplítea, una región detrás de la rodilla, y desempeña un papel fundamental en el retorno de la sangre desde la pierna hacia el corazón․ Su anatomía y función están estrechamente relacionadas con la salud vascular de las piernas y la prevención de complicaciones como la trombosis venosa profunda (TVP)․
Comprender la anatomía y función de la vena poplítea es esencial para el diagnóstico y tratamiento de diversas patologías vasculares․ Esta vena es susceptible a la formación de coágulos sanguíneos, lo que puede tener consecuencias graves para la salud․ Por lo tanto, es crucial conocer los factores de riesgo, los síntomas y las opciones de tratamiento asociadas a la TVP en la vena poplítea․
Anatomía de la vena poplítea
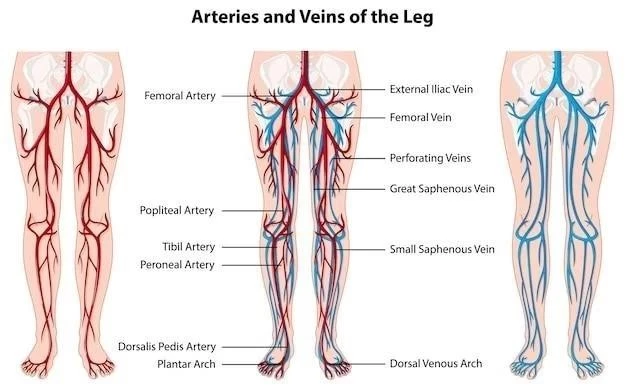
La vena poplítea es la continuación de la vena tibial posterior y la vena peronea, que se unen en el hueco poplíteo․ Se extiende desde la parte inferior de la pierna hasta la parte superior del muslo, donde se convierte en la vena femoral․ Su recorrido se encuentra en la fosa poplítea, un espacio triangular detrás de la rodilla, rodeado por los músculos de la pantorrilla․
La vena poplítea se encuentra en posición profunda, rodeada por estructuras anatómicas importantes como la arteria poplítea, el nervio tibial y el nervio peroneo común․ Su pared está compuesta por tres capas⁚ la túnica íntima, la túnica media y la túnica adventicia․ La túnica íntima es la capa interna, responsable del flujo sanguíneo; la túnica media es la capa muscular, que controla el diámetro del vaso; y la túnica adventicia es la capa externa, que conecta la vena con los tejidos circundantes․
Ubicación
La vena poplítea se ubica en la fosa poplítea, un espacio triangular situado detrás de la rodilla․ Esta fosa está delimitada por los músculos de la pantorrilla⁚ el bíceps femoral, el semitendinoso y el semimembranoso en la parte superior; y los músculos gemelos y sóleo en la parte inferior․ La vena poplítea se encuentra en el centro de esta fosa, pasando por encima del músculo poplíteo y por debajo del nervio tibial․
Su recorrido se extiende desde el punto donde se unen las venas tibiales posterior y peronea, en la parte inferior de la pierna, hasta la parte superior del muslo, donde se continúa como vena femoral․ Esta posición estratégica le permite recolectar la sangre de la pierna y transportarla hacia el corazón;
Relaciones anatómicas
La vena poplítea se encuentra en estrecha relación con otras estructuras anatómicas en la fosa poplítea․ En su recorrido, se relaciona medialmente con el nervio tibial y la arteria poplítea, que se encuentra en posición más profunda․ Lateralmente, se relaciona con el nervio ciático, que se divide en sus ramas tibial y peronea común en este punto․
Además, la vena poplítea está rodeada por una red de vasos linfáticos que drenan la linfa de la pierna․ Estas relaciones anatómicas son importantes para comprender las posibles complicaciones que pueden surgir en caso de lesiones o patologías que afecten a la vena poplítea․
Estructura
La vena poplítea, al igual que otras venas del cuerpo, posee una estructura de tres capas⁚ la túnica íntima, la túnica media y la túnica adventicia․ La túnica íntima, la capa más interna, está compuesta por un endotelio que facilita el flujo sanguíneo y una capa subendotelial de tejido conectivo․ La túnica media, la capa intermedia, está formada por músculo liso que permite la vasoconstricción y vasodilatación, regulando el flujo sanguíneo․ La túnica adventicia, la capa más externa, está compuesta por tejido conectivo denso que proporciona soporte y anclaje a la vena․
Además de estas capas, la vena poplítea presenta válvulas venosas, que son pliegues de la túnica íntima en forma de semiluna que actúan como compuertas unidireccionales, impidiendo el reflujo de sangre hacia la pierna y favoreciendo su retorno al corazón․
Función de la vena poplítea
La vena poplítea desempeña un papel fundamental en el sistema circulatorio de las extremidades inferiores, siendo responsable del retorno venoso desde la pierna hacia el corazón․ La sangre desoxigenada proveniente de los músculos de la pierna y el pie fluye a través de las venas profundas, incluyendo la vena poplítea, hacia la vena femoral․ Este flujo ascendente se ve favorecido por la acción de los músculos de la pantorrilla, que actúan como una bomba muscular, comprimiendo las venas y propulsando la sangre hacia arriba․ Las válvulas venosas presentes en la vena poplítea impiden el reflujo de sangre hacia la pierna, asegurando un retorno venoso eficiente․
Retorno venoso
La vena poplítea es un componente esencial del sistema de retorno venoso de la extremidad inferior․ La sangre desoxigenada de los músculos de la pierna y el pie fluye hacia la vena poplítea, continuando su recorrido hacia la vena femoral y finalmente hacia el corazón․ Este flujo ascendente se ve facilitado por la acción de los músculos de la pantorrilla, que actúan como una bomba muscular, comprimiendo las venas y propulsando la sangre hacia arriba․ Las válvulas venosas presentes en la vena poplítea, como en otras venas profundas, previenen el reflujo de sangre hacia la pierna, asegurando un retorno venoso eficiente y evitando la acumulación de sangre en las extremidades inferiores․
Papel en la circulación de las extremidades inferiores
La vena poplítea juega un papel fundamental en la circulación de las extremidades inferiores․ Su función principal es transportar la sangre desoxigenada desde los músculos de la pierna y el pie hacia el corazón, donde será oxigenada y enviada de nuevo al cuerpo․ La vena poplítea forma parte del sistema venoso profundo, que se caracteriza por tener paredes más gruesas y válvulas más robustas que el sistema venoso superficial․ Esta estructura permite que la sangre fluya de forma eficiente hacia el corazón, incluso contra la fuerza de la gravedad․ La integridad de la vena poplítea es crucial para mantener una adecuada oxigenación de los tejidos de las extremidades inferiores y prevenir problemas circulatorios como la insuficiencia venosa o la trombosis venosa profunda․
Importancia clínica de la vena poplítea
La vena poplítea tiene una importancia clínica significativa debido a su papel crucial en la circulación de las extremidades inferiores․ Su ubicación y función la convierten en un punto vulnerable para la formación de coágulos sanguíneos, lo que puede conducir a una trombosis venosa profunda (TVP) en la pierna․ La TVP es una condición grave que puede causar dolor, inflamación y, en casos severos, embolia pulmonar․ Además, la vena poplítea puede verse afectada por otras condiciones como la insuficiencia venosa, que puede provocar varices y edema en las piernas․ Por lo tanto, comprender la anatomía y la función de la vena poplítea es esencial para el diagnóstico y tratamiento de estas afecciones․
Trombosis venosa profunda (TVP) en la vena poplítea
La TVP en la vena poplítea es una condición médica grave que puede causar dolor, inflamación y complicaciones potencialmente mortales․
Definición de TVP
La trombosis venosa profunda (TVP) es una condición médica que ocurre cuando se forma un coágulo de sangre en una vena profunda, generalmente en las piernas․ La vena poplítea, ubicada detrás de la rodilla, es un sitio común para la formación de coágulos․ La TVP puede ser una condición grave, ya que el coágulo puede desprenderse y viajar a los pulmones, causando una embolia pulmonar, una condición potencialmente mortal․
Factores de riesgo para TVP
Existen diversos factores que pueden aumentar el riesgo de desarrollar TVP, los cuales se clasifican en intrínsecos y extrínsecos․ Los factores de riesgo intrínsecos son aquellos relacionados con la predisposición individual, como la edad avanzada, antecedentes familiares de TVP, obesidad, embarazo, cáncer, enfermedades inflamatorias crónicas, deficiencia de proteínas C y S, y mutaciones en el factor V de Leiden․ Los factores de riesgo extrínsecos son aquellos relacionados con el entorno o el estilo de vida, como el inmovilismo prolongado, viajes largos en avión o automóvil, cirugía reciente, traumatismos, fracturas, uso de anticonceptivos hormonales y algunos medicamentos como las terapias hormonales․
Factores de riesgo intrínsecos
Los factores de riesgo intrínsecos son aquellos relacionados con la predisposición individual del paciente a desarrollar TVP․ Estos incluyen la edad avanzada, ya que la edad aumenta la probabilidad de desarrollar trombosis․ Los antecedentes familiares de TVP también son un factor de riesgo importante, debido a la posible herencia de genes que predisponen a la coagulación sanguínea․ La obesidad aumenta el riesgo de TVP al aumentar la presión venosa en las piernas․ El embarazo, debido a los cambios hormonales y al aumento de la presión venosa, también aumenta el riesgo de TVP․ El cáncer, especialmente los cánceres hematológicos, aumenta el riesgo de TVP debido a la hipercoagulabilidad asociada․ Las enfermedades inflamatorias crónicas, como la enfermedad inflamatoria intestinal o la artritis reumatoide, también pueden aumentar el riesgo de TVP․ La deficiencia de proteínas C y S, y las mutaciones en el factor V de Leiden, son trastornos hereditarios que afectan la coagulación sanguínea y aumentan el riesgo de TVP․
Factores de riesgo extrínsecos
Los factores de riesgo extrínsecos son aquellos relacionados con el entorno y las circunstancias que pueden aumentar el riesgo de TVP․ La inmovilización prolongada, como la que ocurre durante viajes largos en avión o automóvil, o tras una cirugía, aumenta el riesgo de TVP al disminuir el flujo sanguíneo en las piernas․ El uso de anticonceptivos hormonales, como las píldoras anticonceptivas o los parches hormonales, aumenta el riesgo de TVP al aumentar la coagulabilidad sanguínea․ El tabaquismo también aumenta el riesgo de TVP al dañar el endotelio vascular y aumentar la coagulación sanguínea․ La terapia hormonal de reemplazo, utilizada por algunas mujeres durante la menopausia, también puede aumentar el riesgo de TVP․ La cirugía reciente, especialmente la cirugía de las extremidades inferiores, aumenta el riesgo de TVP debido a la inmovilización y al daño vascular․ La terapia de reemplazo hormonal, utilizada por algunas mujeres durante la menopausia, también puede aumentar el riesgo de TVP․
Fisiopatología de la TVP
La TVP se desarrolla debido a una combinación de factores que promueven la formación de coágulos sanguíneos en las venas profundas․ La tríada de Virchow describe estos factores⁚ estasis venosa, hipercoagulabilidad y daño endotelial․ La estasis venosa se refiere a la disminución del flujo sanguíneo, lo que permite que los componentes sanguíneos se acumulen y formen coágulos․ La hipercoagulabilidad es un estado de mayor coagulación sanguínea, lo que aumenta el riesgo de formación de coágulos․ El daño endotelial, la capa interna de los vasos sanguíneos, puede provocar la formación de coágulos al exponer el tejido subyacente a la sangre․ Estos factores actúan de forma sinérgica para aumentar el riesgo de TVP․
Estasis venosa
La estasis venosa, o flujo sanguíneo lento, es un factor crucial en el desarrollo de la TVP․ La sangre en las venas profundas de las piernas depende de la acción de los músculos de la pantorrilla para su retorno al corazón․ La inmovilización, como la que ocurre durante una cirugía o un viaje largo, reduce la actividad muscular y, por lo tanto, el flujo sanguíneo venoso․ Esto permite que la sangre se estanque en las venas, aumentando el riesgo de formación de coágulos․ La estasis venosa también puede ser causada por otras condiciones, como la insuficiencia venosa, que dificulta el retorno de la sangre al corazón, o la obesidad, que aumenta la presión en las venas de las piernas․
Hipercoagulabilidad
La hipercoagulabilidad, o tendencia a formar coágulos sanguíneos, es otro factor que contribuye al desarrollo de la TVP․ Esta condición puede ser causada por una variedad de factores, incluyendo⁚
- Trastornos genéticos de la coagulación, como la mutación del factor V de Leiden․
- Cáncer, que libera sustancias que promueven la coagulación․
- Embarazo, debido a los cambios hormonales que aumentan la coagulabilidad․
- Uso de ciertos medicamentos, como los anticonceptivos orales o la terapia de reemplazo hormonal․
La hipercoagulabilidad aumenta la probabilidad de que se forme un coágulo en la vena poplítea, incluso en ausencia de estasis venosa․
Daño endotelial
El endotelio, el revestimiento interno de los vasos sanguíneos, juega un papel crucial en la prevención de la formación de coágulos․ Cuando el endotelio se daña, se exponen factores procoagulantes, lo que aumenta el riesgo de trombosis․ El daño endotelial puede ser causado por diversos factores, entre ellos⁚
- Traumatismos o lesiones en la pierna, como fracturas o cirugías․
- Infecciones, que pueden inflamar el endotelio․
- Enfermedades vasculares preexistentes, como la arteriosclerosis․
- Ciertos medicamentos, como los antiinflamatorios no esteroideos (AINE)․
El daño endotelial en la vena poplítea facilita la formación de trombos, contribuyendo al desarrollo de la TVP․
Manifestaciones clínicas de la TVP
La TVP en la vena poplítea puede manifestarse con una variedad de síntomas, que varían en intensidad según la extensión del trombo y la respuesta individual del paciente․ Los signos y síntomas más comunes incluyen⁚
- Dolor⁚ Un dolor intenso y repentino en la pantorrilla, que empeora con la flexión del pie o la dorsiflexión del pie․
- Edema⁚ Hinchazón en la pierna afectada, que puede extenderse hasta el pie․
- Eritema⁚ Enrojecimiento de la piel en la zona afectada․
- Calor⁚ Sensación de calor en la pierna afectada․
Es importante destacar que no todos los pacientes con TVP presentan todos estos síntomas․ En algunos casos, la TVP puede ser asintomática․
Dolor
El dolor es una manifestación clínica frecuente de la TVP en la vena poplítea․ Se caracteriza por ser intenso y repentino, localizándose principalmente en la pantorrilla․ La intensidad del dolor puede variar considerablemente entre los pacientes, desde un leve malestar hasta un dolor incapacitante․
Un signo clásico de la TVP es el aumento del dolor al realizar la dorsiflexión del pie, conocido como signo de Homans․ Este dolor también se intensifica con la flexión del pie, debido a la compresión de la vena poplítea y el trombo por los músculos de la pantorrilla․
La localización del dolor puede ser difusa o bien estar circunscrita a un área específica de la pantorrilla․ En algunos casos, el dolor puede irradiarse hacia la rodilla o el muslo․
Edema
El edema, o hinchazón, es una señal caracteristica de la TVP en la vena poplítea․ Se produce debido a la obstrucción del flujo sanguíneo venoso, lo que provoca una acumulación de líquido en los tejidos de la pierna․
El edema suele ser unilateral, afectando únicamente la pierna donde se localiza el trombo․ La hinchazón se presenta principalmente en la pantorrilla y puede extenderse hasta el pie․
La intensidad del edema puede variar desde una ligera hinchazón hasta una deformidad notable de la pierna․ La piel puede estar tensa y brillante, y al presionarla con el dedo se forma una fóvea que tarda en desaparecer․
El edema es un signo importante a considerar en el diagnóstico de la TVP, ya que puede indicar la presencia de un trombo que obstruye el flujo venoso en la vena poplítea y las venas adyacentes․
Eritema
El eritema, o enrojecimiento de la piel, es otro signo clínico que puede acompañar a la TVP en la vena poplítea․ Se produce debido a la inflamación y la congestión venosa en la zona afectada․
El eritema suele ser localizado, apareciendo en la piel de la pierna, principalmente en la pantorrilla y el pie․ La intensidad del eritema puede variar desde un ligero enrojecimiento hasta un color rojo intenso․
La piel puede estar caliente al tacto, lo que indica la presencia de inflamación․ El eritema, junto con otros signos como el dolor y el edema, puede ser un indicador importante para sospechar la presencia de una TVP en la vena poplítea․
Es importante destacar que el eritema no siempre está presente en la TVP, y su ausencia no descarta la posibilidad de esta patología․
Calor
El calor en la zona afectada es otro síntoma que puede acompañar a la TVP en la vena poplítea․ Se produce debido a la inflamación y la congestión venosa, que aumentan el flujo sanguíneo local y, por lo tanto, la temperatura de la piel․
El calor suele ser localizado, apareciendo en la piel de la pierna, principalmente en la pantorrilla y el pie․ La intensidad del calor puede variar desde un ligero aumento de temperatura hasta un calor intenso y notable․
El calor, junto con otros signos como el dolor, el edema y el eritema, puede ser un indicador importante para sospechar la presencia de una TVP en la vena poplítea․
Es importante destacar que el calor no siempre está presente en la TVP, y su ausencia no descarta la posibilidad de esta patología․
Diagnóstico de la TVP
El diagnóstico de la TVP en la vena poplítea se basa en una combinación de historia clínica, examen físico y pruebas de imagen․ La historia clínica debe incluir información detallada sobre los síntomas del paciente, como el dolor, la hinchazón, el enrojecimiento y la sensibilidad․
El examen físico incluye la evaluación de la pierna afectada, buscando signos de edema, eritema, calor y sensibilidad․ También se puede realizar la maniobra de Homans, la cual consiste en dorsiflexionar el pie del paciente y observar si se produce dolor en la pantorrilla, lo que podría ser indicativo de una TVP․
Las pruebas de imagen son esenciales para confirmar el diagnóstico y determinar la extensión de la trombosis․
Historia clínica y examen físico
La historia clínica del paciente es fundamental para sospechar una TVP en la vena poplítea․ Se deben indagar los síntomas, como dolor, hinchazón, enrojecimiento y calor en la pierna afectada․ También es importante preguntar sobre antecedentes de viajes recientes, cirugías, inmovilización prolongada o factores de riesgo como el cáncer, la obesidad, el embarazo o el uso de anticonceptivos hormonales․
El examen físico debe incluir la inspección de la pierna afectada, buscando signos de edema, eritema, calor y sensibilidad․ Se puede realizar la palpación de la vena poplítea para evaluar la presencia de dolor o induración․ La maniobra de Homans también puede ser útil para detectar la TVP․
Pruebas de imagen
Las pruebas de imagen son esenciales para confirmar el diagnóstico de TVP en la vena poplítea y descartar otras condiciones․ Entre las más utilizadas se encuentran⁚
- Venografía⁚ Esta prueba implica la inyección de un contraste radiopaco en el sistema venoso, permitiendo visualizar la vena poplítea y detectar la presencia de un trombo․
- Ultrasonido Doppler⁚ Es la prueba de imagen más utilizada para el diagnóstico de TVP․ Utiliza ondas sonoras para crear imágenes de los vasos sanguíneos, permitiendo identificar la presencia de un trombo y evaluar el flujo sanguíneo․
La elección de la prueba de imagen dependerá de la sospecha clínica, la disponibilidad y las preferencias del médico․
Venografía
La venografía es una prueba de imagen invasiva que consiste en la inyección de un contraste radiopaco en el sistema venoso, generalmente a través de una vena en el dorso del pie․ El contraste se desplaza por el sistema venoso, incluyendo la vena poplítea, y permite visualizar la anatomía de las venas y detectar la presencia de un trombo․ Las imágenes se obtienen mediante rayos X, creando una imagen detallada de la vena poplítea y sus alrededores․
La venografía es una prueba altamente precisa para el diagnóstico de TVP, pero su uso se ha reducido debido a su naturaleza invasiva y a la disponibilidad de alternativas menos invasivas como el ultrasonido Doppler․
Ultrasonido Doppler
El ultrasonido Doppler es la prueba de imagen de elección para el diagnóstico de TVP en la vena poplítea․ Esta técnica no invasiva utiliza ondas sonoras de alta frecuencia para crear imágenes de las estructuras vasculares․ El Doppler permite evaluar el flujo sanguíneo en la vena poplítea, detectando la presencia de un trombo que obstruye el flujo o altera el patrón de flujo sanguíneo․
El ultrasonido Doppler es una prueba segura, rápida y fácil de realizar, con una alta sensibilidad y especificidad para el diagnóstico de TVP․ Además, permite la evaluación dinámica del flujo sanguíneo, lo que facilita la detección de trombos pequeños o parcialmente oclusivos․
Tratamiento de la TVP
El objetivo principal del tratamiento de la TVP es prevenir la embolia pulmonar, una complicación potencialmente mortal․ El enfoque terapéutico se basa en la anticoagulación, la terapia de compresión, la cirugía y la trombolisis․
La anticoagulación es el pilar fundamental del tratamiento, ya que evita la formación de nuevos trombos y permite que el trombo existente se disuelva gradualmente․ La terapia de compresión, mediante medias o vendajes elásticos, mejora el retorno venoso y reduce el edema․
En casos seleccionados, puede ser necesaria la cirugía para extraer el trombo o realizar una trombectomía․ La trombolisis, mediante la administración de fármacos que disuelven el trombo, está indicada en casos de TVP extensa o con riesgo de embolia pulmonar․
Anticoagulación
La anticoagulación es el tratamiento fundamental para la TVP․ Su objetivo es prevenir la formación de nuevos trombos y permitir la disolución gradual del trombo existente․ Los anticoagulantes más utilizados son la heparina, la warfarina y los nuevos anticoagulantes orales (NOAC)․ La heparina se administra por vía intravenosa o subcutánea y tiene un efecto rápido, mientras que la warfarina se administra por vía oral y tiene un efecto más lento pero duradero․ Los NOAC, como dabigatrán, rivaroxaban y apixaban, son más convenientes de administrar y tienen un perfil de seguridad favorable․ La duración del tratamiento anticoagulante varía según el riesgo individual de recurrencia de la TVP y la presencia de factores de riesgo․
Terapia de compresión
La terapia de compresión es un pilar fundamental en el manejo de la TVP․ Consiste en la aplicación de medias o vendajes elásticos que ejercen presión sobre las piernas, favoreciendo el retorno venoso y previniendo la formación de nuevos trombos․ La compresión reduce el edema, alivia el dolor y mejora la circulación sanguínea․ Las medias de compresión se pueden usar tanto durante el tratamiento anticoagulante como a largo plazo para prevenir la recurrencia de la TVP y el síndrome postrombótico․ La elección del tipo de compresión y su duración se determina de manera individualizada, teniendo en cuenta la gravedad de la TVP, la presencia de factores de riesgo y la respuesta al tratamiento․
Cirugía
En casos de TVP extensa o complicada, la cirugía puede ser necesaria para restaurar el flujo sanguíneo adecuado en la vena poplítea․ La cirugía puede implicar la extracción del trombo, la colocación de un injerto o la realización de una trombectomía․ La trombectomía es un procedimiento que consiste en la eliminación del trombo mediante una incisión en la vena․ La colocación de un injerto se realiza cuando la vena está bloqueada o dañada, y se utiliza un material sintético para reemplazar la sección afectada․ La decisión de realizar una cirugía se basa en la evaluación individual del paciente, la gravedad de la TVP y la presencia de complicaciones․
Trombolisis
La trombolisis es un tratamiento que utiliza medicamentos para disolver el coágulo en la vena poplítea․ Se administra a través de un catéter que se inserta en la vena y se guía hasta el sitio del trombo․ Los medicamentos trombolíticos, como el activador tisular del plasminógeno (tPA), descomponen el coágulo en fragmentos más pequeños que pueden ser eliminados por el cuerpo․ La trombolisis es una opción de tratamiento para pacientes con TVP que presentan un alto riesgo de complicaciones, como la embolia pulmonar, o cuando la anticoagulación sola no es eficaz․ Sin embargo, la trombolisis conlleva riesgos, como el sangrado, y no siempre es efectiva․
Trombolisis dirigida por catéter
La trombolisis dirigida por catéter es una técnica mínimamente invasiva que permite la administración directa del medicamento trombolítico al coágulo en la vena poplítea․ Se introduce un catéter en la vena, se guía hasta el trombo y se libera el fármaco directamente en el sitio de la obstrucción․ Este método permite una concentración más alta del medicamento en el coágulo, lo que puede acelerar la disolución y reducir el riesgo de sangrado․ La trombolisis dirigida por catéter es especialmente útil para tratar la TVP proximal o extensa, donde la trombolisis sistémica puede no ser eficaz․
Intervención endovascular
La intervención endovascular se utiliza para tratar la TVP en la vena poplítea mediante técnicas mínimamente invasivas․ Se introduce un catéter en la vena y se guía hasta el trombo․ Se puede utilizar un dispositivo mecánico para extraer el coágulo, o se puede utilizar un balón para abrir el vaso sanguíneo obstruido․ La intervención endovascular es una alternativa a la cirugía abierta, con un menor riesgo de complicaciones y un tiempo de recuperación más rápido․ Se utiliza especialmente en casos de TVP recurrente o en pacientes con alto riesgo quirúrgico․
Complicaciones de la TVP
La TVP en la vena poplítea puede tener consecuencias graves, incluyendo síndrome postrombótico, embolia pulmonar e insuficiencia venosa․
Síndrome postrombótico
El síndrome postrombótico (SPT) es una complicación a largo plazo de la TVP que se caracteriza por cambios crónicos en las venas y los tejidos circundantes․ La formación de un trombo en la vena poplítea puede dañar las válvulas venosas, lo que lleva a un flujo sanguíneo inadecuado y una acumulación de presión en las venas de la pierna․ Esto puede resultar en edema persistente, dolor, pigmentación de la piel, úlceras cutáneas y cambios en la textura de la piel․ El SPT puede afectar significativamente la calidad de vida del paciente, limitando su movilidad y aumentando el riesgo de infecciones․
Embolia pulmonar
Una complicación grave de la TVP en la vena poplítea es la embolia pulmonar (EP)․ En este caso, un trombo formado en la vena poplítea se desprende y viaja a través del torrente sanguíneo hasta los pulmones, obstruyendo una o más arterias pulmonares․ La EP puede causar síntomas como dificultad para respirar, dolor en el pecho, tos y ritmo cardíaco acelerado․ En casos graves, la EP puede ser mortal․ La detección temprana y el tratamiento adecuado de la TVP son esenciales para prevenir la EP․
Insuficiencia venosa
La insuficiencia venosa es una condición que surge cuando las válvulas venosas en las piernas, incluyendo la vena poplítea, no funcionan correctamente․ Esto permite que la sangre se acumule en las venas, lo que lleva a un aumento de la presión venosa․ Los síntomas de la insuficiencia venosa incluyen piernas hinchadas, dolor, calambres, cambios en la coloración de la piel y varices․ La insuficiencia venosa puede ser causada por una variedad de factores, incluyendo la TVP, la obesidad, el embarazo y el envejecimiento․ El tratamiento de la insuficiencia venosa depende de la gravedad de la condición y puede incluir medidas conservadoras como el uso de medias de compresión, la elevación de las piernas y la pérdida de peso, así como procedimientos más invasivos como la cirugía o la escleroterapia․
Prevención de la TVP
La prevención de la TVP es fundamental para evitar complicaciones graves como la embolia pulmonar․
Medidas generales
Las medidas generales para prevenir la TVP se basan en la reducción de los factores de riesgo que contribuyen a la formación de coágulos․ Estas medidas incluyen⁚
- Movilización temprana⁚ Tras una cirugía o reposo prolongado, es esencial la movilización temprana para evitar la estasis venosa․ La ambulación regular ayuda a promover el flujo sanguíneo y previene la formación de coágulos․
- Hidratación adecuada⁚ Beber suficiente agua ayuda a mantener la fluidez de la sangre y reduce el riesgo de formación de coágulos․
- Compresoterapia⁚ Las medias de compresión graduada ayudan a mejorar el retorno venoso y a prevenir la estasis venosa, especialmente en pacientes con factores de riesgo․
- Elevación de las piernas⁚ Elevar las piernas por encima del nivel del corazón durante períodos de tiempo prolongados puede ayudar a mejorar el flujo sanguíneo y reducir el riesgo de formación de coágulos․
Medidas farmacológicas
En algunos casos, se pueden utilizar medicamentos para prevenir la TVP, especialmente en pacientes con alto riesgo․ Estos medicamentos incluyen⁚
- Anticoagulantes⁚ Los anticoagulantes, como la heparina y la warfarina, ayudan a prevenir la formación de coágulos sanguíneos al interferir con la cascada de coagulación․ Se administran por vía intravenosa o oral, y su uso se ajusta según el riesgo individual del paciente․
- Antiagregantes plaquetarios⁚ Los antiagregantes plaquetarios, como la aspirina, ayudan a prevenir la formación de coágulos al impedir que las plaquetas se aglutinen․ Se utilizan principalmente para prevenir la TVP en pacientes con alto riesgo de embolia pulmonar․
La elección del fármaco y su dosis se determina de forma individualizada, teniendo en cuenta el riesgo del paciente, la presencia de otras enfermedades y la tolerabilidad del medicamento․

El artículo ofrece una descripción detallada de la anatomía de la vena poplítea, incluyendo su ubicación, estructura y relación con otras estructuras. La información es precisa y bien organizada, lo que facilita la comprensión del lector. Se agradece la inclusión de la información sobre las tres capas de la pared vascular, lo que permite una mejor comprensión de su estructura y función. Sin embargo, se sugiere incluir un diagrama o ilustración que represente la anatomía de la vena poplítea, lo que facilitaría la visualización de la información.
El artículo proporciona una descripción detallada de la anatomía de la vena poplítea, incluyendo su ubicación, estructura y relación con otras estructuras. La información es precisa y bien organizada, lo que facilita la comprensión del lector. Se agradece la descripción de las tres capas de la pared vascular, lo que permite una mejor comprensión de su estructura y función. Sin embargo, se recomienda ampliar la información sobre la función de la vena poplítea, incluyendo su papel en el retorno venoso y los mecanismos que regulan el flujo sanguíneo. Además, sería interesante mencionar las posibles patologías que afectan a la vena poplítea, como la trombosis venosa profunda, y sus consecuencias para la salud.
El artículo aborda de manera clara y concisa la anatomía de la vena poplítea, destacando su ubicación, estructura y relación con otras estructuras anatómicas. La información es precisa y bien organizada, lo que facilita la comprensión del lector. Se agradece la descripción de las tres capas de la pared vascular, lo que permite una mejor comprensión de su estructura y función. Sin embargo, se recomienda ampliar la información sobre las posibles patologías que afectan a la vena poplítea, como la trombosis venosa profunda, y sus consecuencias para la salud. Además, sería interesante incluir información sobre los métodos de diagnóstico y tratamiento de estas patologías.
El artículo presenta una buena descripción de la anatomía de la vena poplítea, incluyendo su ubicación, estructura y relación con otras estructuras. La información es precisa y bien organizada, lo que facilita la comprensión del lector. Se agradece la inclusión de la información sobre las tres capas de la pared vascular, lo que permite una mejor comprensión de su estructura y función. Sin embargo, se sugiere incluir un diagrama o ilustración que represente la anatomía de la vena poplítea, lo que facilitaría la visualización de la información. Además, sería interesante mencionar las posibles patologías que afectan a la vena poplítea, como la trombosis venosa profunda, y sus consecuencias para la salud.
El artículo ofrece una descripción precisa y detallada de la anatomía de la vena poplítea, incluyendo su ubicación, estructura y relación con otras estructuras anatómicas. La información es clara y bien organizada, lo que facilita la comprensión del lector. Se agradece la descripción de las tres capas de la pared vascular, lo que permite una mejor comprensión de su estructura y función. Sin embargo, se recomienda ampliar la información sobre la función de la vena poplítea, incluyendo su papel en el retorno venoso y los mecanismos que regulan el flujo sanguíneo. Además, sería interesante mencionar las posibles patologías que afectan a la vena poplítea, como la trombosis venosa profunda, y sus consecuencias para la salud.
El artículo presenta una introducción clara y concisa sobre la vena poplítea y su importancia en la circulación de las extremidades inferiores. La descripción de su anatomía es precisa y fácil de comprender, incluyendo la ubicación, las capas de la pared vascular y su relación con otras estructuras anatómicas. Sin embargo, se recomienda ampliar la información sobre la función de la vena poplítea, incluyendo su papel en el retorno venoso y los mecanismos que regulan el flujo sanguíneo. Además, sería interesante mencionar las posibles patologías que afectan a la vena poplítea, como la trombosis venosa profunda, y sus consecuencias para la salud.
El artículo ofrece una descripción clara y concisa de la anatomía de la vena poplítea, incluyendo su ubicación, estructura y relación con otras estructuras anatómicas. La información es precisa y bien organizada, lo que facilita la comprensión del lector. Se agradece la descripción de las tres capas de la pared vascular, lo que permite una mejor comprensión de su estructura y función. Sin embargo, se recomienda ampliar la información sobre las posibles patologías que afectan a la vena poplítea, como la trombosis venosa profunda, y sus consecuencias para la salud. Además, sería interesante incluir información sobre los métodos de diagnóstico y tratamiento de estas patologías.