Diverticulosis y Diverticulitis⁚ Una Visión General
¿Qué son la diverticulosis y la diverticulitis?
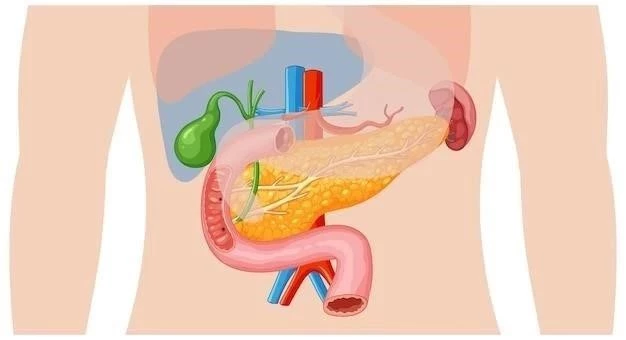
La diverticulosis es una condición común que se caracteriza por la presencia de pequeñas bolsas o divertículos que sobresalen de la pared del colon. La diverticulitis ocurre cuando estos divertículos se inflaman o infectan.
La formación de divertículos es más común en el colon sigmoide, que es la parte del colon que se encuentra más cerca del recto.
La diverticulosis es una condición asintomática, mientras que la diverticulitis es una condición inflamatoria que causa síntomas como dolor abdominal, fiebre y náuseas.
¿Qué son la diverticulosis y la diverticulitis?
La diverticulosis y la diverticulitis son condiciones que afectan al tracto digestivo inferior, específicamente al colon. La diverticulosis se refiere a la presencia de pequeñas bolsas o divertículos que sobresalen de la pared del colon. Estos divertículos son como pequeñas protuberancias que se forman en los puntos débiles del revestimiento del colon. La diverticulosis es una condición común, especialmente en personas mayores de 50 años.
La diverticulitis, por otro lado, ocurre cuando estos divertículos se inflaman o infectan. Esto puede ocurrir cuando las heces quedan atrapadas en los divertículos, lo que puede causar inflamación y dolor. La diverticulitis puede variar en gravedad, desde una infección leve hasta una condición grave que requiere atención médica inmediata.
Es importante comprender la diferencia entre diverticulosis y diverticulitis. La diverticulosis es una condición generalmente asintomática, mientras que la diverticulitis causa síntomas como dolor abdominal, fiebre, náuseas y vómitos. La diverticulitis puede complicarse con sangrado rectal, abscesos o incluso peritonitis.
La formación de divertículos
La formación de divertículos, esos pequeños sacos que sobresalen de la pared del colon, es un proceso complejo que se relaciona con la presión dentro del colon y la debilidad de la pared del mismo. La presión en el colon se incrementa durante la defecación, especialmente en casos de estreñimiento. A medida que la presión aumenta, las áreas débiles de la pared del colon se abultan hacia afuera, formando los divertículos.
La debilidad de la pared del colon puede ser causada por varios factores, incluyendo una dieta baja en fibra, que reduce el volumen de las heces y aumenta la presión en el colon. Otros factores que pueden contribuir a la debilidad de la pared del colon incluyen el envejecimiento, la genética y la inflamación crónica.
La formación de divertículos es un proceso gradual que puede tardar años en desarrollarse. En la mayoría de los casos, la diverticulosis no causa síntomas y se descubre durante un estudio de imagen realizado por otras razones. Sin embargo, en algunos casos, los divertículos pueden inflamarse o infectarse, lo que lleva a la diverticulitis.
Diferencias entre diverticulosis y diverticulitis
La diverticulosis y la diverticulitis son dos condiciones distintas relacionadas con la presencia de divertículos en el colon. La diverticulosis se refiere a la presencia de divertículos sin inflamación o infección. Es una condición común que afecta a una gran parte de la población, especialmente a las personas mayores de 50 años. La diverticulosis suele ser asintomática y se descubre durante un estudio de imagen realizado por otras razones.
La diverticulitis, por otro lado, se refiere a la inflamación o infección de los divertículos. Esta condición puede causar síntomas como dolor abdominal, fiebre, náuseas, vómitos y cambios en los hábitos intestinales. La diverticulitis puede ser aguda, con una aparición repentina de síntomas, o crónica, con síntomas que se repiten o persisten durante un período prolongado.
La principal diferencia entre diverticulosis y diverticulitis radica en la presencia de inflamación o infección. La diverticulosis es una condición benigna que no requiere tratamiento, mientras que la diverticulitis es una condición que requiere atención médica para aliviar los síntomas y prevenir complicaciones.
Síntomas de Diverticulosis y Diverticulitis
La diverticulosis a menudo no presenta síntomas, pero puede causar molestias abdominales leves o cambios en los hábitos intestinales.
Los síntomas de la diverticulitis pueden variar en intensidad, desde leves hasta graves, e incluyen dolor abdominal, fiebre, náuseas, vómitos y cambios en los hábitos intestinales.
Las complicaciones de la diverticulitis pueden incluir abscesos, fístulas, obstrucción intestinal y peritonitis.
Síntomas de diverticulosis
La diverticulosis, como se mencionó anteriormente, es una condición asintomática en la mayoría de los casos. Esto significa que muchas personas pueden tener divertículos en su colon sin experimentar ningún síntoma notable. Sin embargo, en algunos casos, la diverticulosis puede causar molestias leves o cambios sutiles en los hábitos intestinales. Estos síntomas pueden incluir⁚
- Dolor abdominal leve⁚ Un dolor sordo o una molestia en el abdomen inferior, particularmente en el lado izquierdo, puede ser un indicio de diverticulosis. Este dolor generalmente es de intensidad leve y puede aparecer y desaparecer.
- Cambios en los hábitos intestinales⁚ Algunos individuos con diverticulosis pueden experimentar cambios en la frecuencia o consistencia de sus deposiciones. Esto puede incluir estreñimiento, diarrea o una alternancia entre ambos.
- Sensación de distensión abdominal⁚ Una sensación de plenitud o hinchazón en el abdomen después de comer puede ser otro síntoma asociado a la diverticulosis.
- Gases excesivos⁚ La diverticulosis puede provocar un aumento en la producción de gases intestinales, lo que puede resultar en flatulencia excesiva.
Es importante destacar que estos síntomas son relativamente leves y no siempre son específicos de la diverticulosis. Si experimenta alguno de estos síntomas, es recomendable consultar con un médico para determinar la causa y recibir el tratamiento adecuado.
Síntomas de diverticulitis
La diverticulitis, a diferencia de la diverticulosis, es una condición que causa síntomas más pronunciados y requiere atención médica inmediata. Los síntomas de la diverticulitis pueden variar en gravedad, pero generalmente incluyen⁚
- Dolor abdominal intenso⁚ Un dolor agudo y localizado en el abdomen inferior izquierdo, que puede irradiarse hacia la espalda o la ingle, es un síntoma característico de la diverticulitis. El dolor puede empeorar después de comer o con el movimiento.
- Fiebre⁚ La inflamación e infección de los divertículos pueden provocar fiebre, que puede ser alta o moderada.
- Náuseas y vómitos⁚ La diverticulitis puede causar náuseas y vómitos, especialmente si el intestino está bloqueado por la inflamación.
- Cambios en los hábitos intestinales⁚ La diverticulitis puede provocar estreñimiento, diarrea o una alternancia entre ambos. También puede haber sangre en las heces.
- Sensibilidad abdominal⁚ El abdomen puede ser sensible al tacto y doloroso a la presión.
Si experimenta alguno de estos síntomas, es crucial buscar atención médica de inmediato. La diverticulitis puede ser una condición grave que requiere tratamiento médico para prevenir complicaciones.
Complicaciones de la diverticulitis
Si la diverticulitis no se trata adecuadamente, puede llevar a diversas complicaciones que pueden afectar seriamente la salud del paciente. Estas complicaciones incluyen⁚
- Absceso⁚ La infección en los divertículos puede formar un absceso, una colección de pus que puede requerir drenaje quirúrgico.
- Peritonitis⁚ En casos graves, la infección puede propagarse a la cavidad abdominal, causando una inflamación generalizada conocida como peritonitis, que puede ser potencialmente mortal.
- Fístula⁚ La inflamación puede crear un pasaje anormal entre el colon y otros órganos, como la vejiga o la piel, lo que puede causar fugas de heces o orina.
- Obstrucción intestinal⁚ La inflamación puede bloquear el intestino, impidiendo el paso de alimentos y heces, lo que requiere atención médica inmediata.
- Sangrado⁚ La inflamación puede dañar los vasos sanguíneos en la pared del colon, lo que puede provocar sangrado rectal.
Es fundamental que la diverticulitis se diagnostique y se trate de manera oportuna para prevenir estas complicaciones. El tratamiento suele incluir antibióticos, cambios en la dieta y, en casos graves, cirugía.
Sangrado Diverticular
El sangrado diverticular es una complicación que puede ocurrir en personas con diverticulosis, una condición común que afecta al colon.
¿Qué es el sangrado diverticular?
El sangrado diverticular es una condición que ocurre cuando los vasos sanguíneos en los divertículos del colon se rompen, provocando sangrado en el tracto digestivo. Los divertículos son pequeñas bolsas que se forman en la pared del colon, una parte del intestino grueso. La diverticulosis, la presencia de estos divertículos, es una condición común, especialmente en personas mayores de 50 años. Sin embargo, no todas las personas con diverticulosis experimentarán sangrado. El sangrado diverticular puede variar en gravedad, desde una pequeña cantidad de sangre hasta un sangrado masivo que puede poner en peligro la vida.
El sangrado diverticular suele ocurrir sin previo aviso y puede presentarse como sangre roja en las heces (hematochezia) o como heces negras y alquitranadas (melena). El sangrado diverticular puede ser un evento único o puede ocurrir de forma recurrente.
Causas del sangrado diverticular
El sangrado diverticular es causado por la ruptura de los vasos sanguíneos en los divertículos del colon. Esto puede ocurrir debido a varios factores, incluyendo⁚
- Presión arterial alta en los divertículos⁚ La presión arterial alta en los divertículos puede causar que los vasos sanguíneos se rompan, lo que lleva a sangrado.
- Inflamación⁚ La inflamación de los divertículos, conocida como diverticulitis, también puede causar que los vasos sanguíneos se rompan.
- Erosión⁚ La erosión de los vasos sanguíneos en los divertículos por las heces duras o los alimentos irritantes también puede contribuir al sangrado.
- Traumatismo⁚ El traumatismo del colon, como durante una colonoscopia o una sigmoidoscopia, puede causar sangrado diverticular.
En algunos casos, la causa del sangrado diverticular puede ser desconocida.
Tipos de sangrado diverticular
El sangrado diverticular se puede clasificar en dos tipos principales, dependiendo de la apariencia de las heces⁚
Hematoquecia
La hematochezia se refiere a la presencia de sangre roja brillante en las heces. Este tipo de sangrado suele ser indicativo de sangrado en el tracto digestivo inferior, como el colon o el recto. En el caso del sangrado diverticular, la hematochezia puede ocurrir cuando el sangrado es reciente y abundante.
Melena
La melena se refiere a las heces negras y alquitranadas. Este tipo de sangrado suele ser indicativo de sangrado en el tracto digestivo superior, como el estómago o el duodeno. Sin embargo, la melena también puede ocurrir en casos de sangrado diverticular, especialmente si el sangrado es lento y constante.
La distinción entre hematochezia y melena es importante para determinar la ubicación del sangrado y guiar el tratamiento.
Hematoquecia
La hematochezia, caracterizada por la presencia de sangre roja brillante en las heces, es un signo común de sangrado en el tracto digestivo inferior, incluyendo el colon y el recto. En el contexto del sangrado diverticular, la hematochezia suele ser un indicativo de sangrado reciente y abundante.
La sangre roja brillante es un resultado directo de la sangre fresca que no ha tenido tiempo de descomponerse en el tracto digestivo. La cantidad de sangre visible en las heces puede variar, desde pequeñas cantidades hasta cantidades significativas.
La hematochezia en el sangrado diverticular puede ser un síntoma aislado o puede estar acompañado de otros síntomas como dolor abdominal, distensión abdominal o cambios en los hábitos intestinales. La presencia de hematochezia siempre debe ser evaluada por un profesional médico para determinar la causa y recibir el tratamiento adecuado.
Melena
La melena, caracterizada por heces negras, alquitranadas y con un olor fétido, es un signo de sangrado en el tracto digestivo superior, como el estómago o el duodeno. Sin embargo, en casos de sangrado diverticular abundante y prolongado, la sangre puede viajar a través del tracto digestivo y llegar al intestino delgado, dando lugar a melena.
La sangre digerida en el intestino delgado se descompone en bilirrubina, un pigmento que le da a las heces su color característico. La melena indica un sangrado más lento y crónico que la hematochezia.
La melena en el sangrado diverticular es menos común que la hematochezia, pero es importante tener en cuenta que la melena puede ser un signo de sangrado diverticular grave, especialmente si se acompaña de otros síntomas como debilidad, mareos o disminución de la presión arterial. La presencia de melena siempre debe ser evaluada por un profesional médico para determinar la causa y recibir el tratamiento adecuado.
Diagnóstico del Sangrado Diverticular
El diagnóstico del sangrado diverticular comienza con una revisión detallada de la historia clínica del paciente, incluyendo sus síntomas, antecedentes médicos y medicamentos que esté tomando.
Los estudios de imagen, como la colonoscopia y la sigmoidoscopia, son herramientas esenciales para visualizar el colon y detectar la fuente del sangrado.
Los análisis de sangre ayudan a evaluar la gravedad del sangrado y determinar si hay signos de infección o anemia.
Historia clínica y examen físico
El diagnóstico del sangrado diverticular comienza con una revisión detallada de la historia clínica del paciente, incluyendo sus síntomas, antecedentes médicos y medicamentos que esté tomando. El médico preguntará sobre la naturaleza y duración del sangrado, la presencia de dolor abdominal, cambios en los hábitos intestinales, antecedentes de diverticulosis o diverticulitis, y cualquier otra condición médica relevante.
Durante el examen físico, el médico evaluará el estado general del paciente, incluyendo su presión arterial, frecuencia cardíaca y temperatura. También palpará el abdomen para detectar cualquier dolor o sensibilidad, y examinará el recto para evaluar la presencia de sangre en las heces. La información obtenida a través de la historia clínica y el examen físico proporciona una base sólida para la evaluación del sangrado diverticular.
Estudios de imagen
Los estudios de imagen desempeñan un papel crucial en la evaluación del sangrado diverticular, proporcionando información detallada sobre la anatomía del colon y la presencia de cualquier anomalía. La elección del estudio de imagen dependerá de la gravedad del sangrado y la sospecha clínica.
Una radiografía abdominal simple puede ser útil para detectar la presencia de aire libre en el abdomen, lo cual puede ser indicativo de perforación intestinal. Sin embargo, las radiografías no siempre son concluyentes para diagnosticar el sangrado diverticular.
Una tomografía computarizada (TC) del abdomen es un estudio de imagen más preciso que puede detectar la presencia de divertículos, inflamación, sangrado activo o perforación. La TC también puede identificar otras causas de sangrado gastrointestinal, como tumores o pólipos.
Colonoscopia
La colonoscopia es un procedimiento endoscópico que permite visualizar el revestimiento del colon mediante un tubo delgado y flexible equipado con una cámara. Este procedimiento es considerado el método de diagnóstico de elección para el sangrado diverticular, ya que proporciona una visión directa del colon, permitiendo identificar la fuente del sangrado con precisión.
Durante la colonoscopia, el médico puede observar la presencia de divertículos, inflamación, úlceras, pólipos o tumores. En caso de sangrado activo, se puede realizar una hemostasia endoscópica para detener el sangrado. La colonoscopia también permite la toma de biopsias para su análisis histológico, lo que ayuda a descartar otras causas de sangrado, como el cáncer de colon.
La colonoscopia es un procedimiento seguro y eficaz, pero es importante considerar los riesgos potenciales, como la perforación intestinal o la infección.
Sigmoidoscopia
La sigmoidoscopia es un procedimiento endoscópico que permite visualizar el recto y el colon sigmoide, la parte final del colon. Se utiliza un tubo delgado y flexible con una cámara para examinar el revestimiento de estas áreas. La sigmoidoscopia es menos invasiva que la colonoscopia y se puede realizar en un consultorio médico.
Aunque la sigmoidoscopia puede detectar sangrado diverticular en la parte inferior del colon, no proporciona una visión completa de todo el colon. Si el sangrado se origina en una parte superior del colon, la sigmoidoscopia no será útil para diagnosticarlo. En estos casos, se recomienda una colonoscopia para una evaluación más completa.
La sigmoidoscopia puede ser una opción viable para evaluar el sangrado diverticular en pacientes con síntomas leves y cuando se sospecha que el sangrado proviene de la parte inferior del colon.
Análisis de sangre
Los análisis de sangre son una parte importante del diagnóstico del sangrado diverticular. Pueden ayudar a determinar la gravedad del sangrado y la presencia de anemia, que puede resultar de una pérdida de sangre significativa.
Un análisis de sangre completo (CBC) se utiliza para evaluar el recuento de glóbulos rojos (RBC), glóbulos blancos (WBC) y plaquetas. Un recuento bajo de glóbulos rojos puede indicar anemia, que es un signo de pérdida de sangre.
También se pueden realizar análisis de sangre para evaluar la función hepática y renal, que pueden verse afectadas por el sangrado diverticular. Los niveles de proteínas en la sangre, como la albúmina, también se pueden medir para evaluar la gravedad de la pérdida de sangre.
Los resultados de los análisis de sangre, junto con la historia clínica, el examen físico y los estudios de imagen, ayudan al médico a determinar la causa del sangrado y el mejor curso de tratamiento.
Tratamiento del Sangrado Diverticular
El tratamiento del sangrado diverticular depende de la gravedad del sangrado y la condición general del paciente.
Manejo no quirúrgico
El manejo no quirúrgico del sangrado diverticular se enfoca en detener el sangrado y prevenir complicaciones. La mayoría de los casos de sangrado diverticular se resuelven espontáneamente sin intervención quirúrgica. El tratamiento no quirúrgico puede incluir⁚
- Dieta y cambios en el estilo de vida⁚ Se recomienda una dieta líquida durante los primeros días para permitir que el tracto digestivo descanse y se detenga el sangrado. Posteriormente, se recomienda una dieta baja en fibra para evitar irritar el colon.
- Antibióticos⁚ Los antibióticos se pueden administrar para prevenir infecciones, especialmente si hay signos de diverticulitis.
- Terapia endoscópica⁚ En algunos casos, se puede utilizar la terapia endoscópica para detener el sangrado. Esto puede incluir la inyección de un agente hemostático o la aplicación de calor para coagular el vaso sanguíneo que está sangrando.
El manejo no quirúrgico es efectivo en la mayoría de los casos de sangrado diverticular. Sin embargo, la cirugía puede ser necesaria en algunos casos, como cuando el sangrado es severo o persistente.
Dieta y cambios en el estilo de vida
La dieta y los cambios en el estilo de vida juegan un papel crucial en el manejo del sangrado diverticular y la prevención de futuros episodios. Una dieta rica en fibra es esencial para mantener la salud digestiva y prevenir la formación de divertículos. Se recomienda aumentar gradualmente la ingesta de fibra, incluyendo alimentos como frutas, verduras, granos integrales y legumbres. Es importante evitar alimentos que puedan irritar el colon, como las carnes rojas, los alimentos procesados, los productos lácteos y las bebidas azucaradas.
Además de una dieta saludable, es fundamental mantener una hidratación adecuada. Se recomienda beber al menos 8 vasos de agua al día para ayudar a ablandar las heces y facilitar su paso a través del colon. El ejercicio regular también es importante para promover la salud digestiva y prevenir el estreñimiento, que puede aumentar el riesgo de sangrado diverticular. Se recomienda realizar al menos 30 minutos de ejercicio de intensidad moderada la mayoría de los días de la semana.
Antibióticos
Los antibióticos son un componente importante del tratamiento del sangrado diverticular, especialmente en casos de diverticulitis. Su objetivo principal es combatir las infecciones bacterianas que pueden complicar la diverticulitis, reduciendo la inflamación y el riesgo de complicaciones. La elección del antibiótico depende de la gravedad de la infección y de la respuesta del paciente al tratamiento.
Los antibióticos se administran generalmente por vía oral, pero en casos graves, pueden ser necesarios por vía intravenosa. El curso del tratamiento con antibióticos varía según la gravedad de la infección y la respuesta del paciente. Es importante completar el curso completo de antibióticos prescrito, incluso si los síntomas mejoran antes de tiempo, para evitar la recurrencia de la infección.
Los antibióticos no son una solución a largo plazo para el sangrado diverticular. Es fundamental abordar los factores de riesgo subyacentes, como la dieta y el estilo de vida, para prevenir futuras complicaciones.
Terapia endoscópica
La terapia endoscópica es un procedimiento mínimamente invasivo que se utiliza para tratar el sangrado diverticular. Se realiza a través de un endoscopio, un tubo delgado y flexible con una cámara en su extremo, que se inserta en el colon a través del recto.
La terapia endoscópica puede emplear diferentes técnicas para controlar el sangrado⁚
- Clampeo⁚ Se utiliza un dispositivo para sujetar el vaso sanguíneo que sangra.
- Inyección⁚ Se inyecta una sustancia que coagula la sangre en el punto de sangrado.
- Ablación con láser⁚ Se utiliza un láser para sellar el vaso sanguíneo que sangra;
- Electrocauterización⁚ Se utiliza una corriente eléctrica para cauterizar el vaso sanguíneo que sangra.
La terapia endoscópica es generalmente un procedimiento seguro y efectivo para controlar el sangrado diverticular. Sin embargo, en algunos casos, puede ser necesario recurrir a la cirugía.
Manejo quirúrgico
La cirugía se considera una opción cuando el sangrado diverticular es severo, recurrente o no se controla con el manejo no quirúrgico. El objetivo principal de la cirugía es detener el sangrado y prevenir complicaciones como la anemia o la perforación del colon.
Los procedimientos quirúrgicos más comunes para el sangrado diverticular incluyen⁚
- Resección del colon⁚ Se extirpa la parte del colon que está sangrando.
- Colostomía⁚ Se crea una abertura en el abdomen para permitir que las heces salgan del cuerpo, evitando que pasen por la parte del colon que está sangrando.
La elección del procedimiento quirúrgico depende de la ubicación del sangrado, la gravedad del sangrado y la salud general del paciente. La cirugía puede ser un procedimiento complejo y tiene riesgos asociados, por lo que es importante discutir las opciones con el médico para tomar una decisión informada.
Prevención del Sangrado Diverticular
Una dieta rica en fibra, la hidratación adecuada y el ejercicio regular son cruciales para prevenir el sangrado diverticular.
Dieta rica en fibra
Una dieta rica en fibra es fundamental para prevenir el sangrado diverticular. La fibra ayuda a mantener las heces blandas y voluminosas, lo que facilita su paso por el tracto digestivo y reduce la presión en el colon. Esto disminuye el riesgo de formación de divertículos y de que estos se inflamen o infecten.
Las fuentes de fibra incluyen frutas, verduras, cereales integrales y legumbres. Se recomienda consumir al menos 25 gramos de fibra al día. Es importante aumentar el consumo de fibra gradualmente para evitar efectos secundarios como gases y distensión abdominal.
Algunas recomendaciones específicas incluyen⁚
- Consumir frutas y verduras en cada comida.
- Elegir cereales integrales en lugar de refinados.
- Incluir legumbres como frijoles, lentejas y garbanzos en la dieta.
- Agregar semillas de chía o lino a los alimentos.
Es importante consultar con un profesional de la salud para determinar la cantidad de fibra adecuada para cada individuo.
Hidratación adecuada
La hidratación adecuada es esencial para la salud digestiva en general y juega un papel crucial en la prevención del sangrado diverticular. El agua ayuda a ablandar las heces, facilitando su tránsito por el colon y reduciendo la presión sobre las paredes del intestino. Esto disminuye el riesgo de formación de divertículos y de que estos se inflamen o infecten.
Se recomienda beber al menos 8 vasos de agua al día. Otros líquidos como jugos de frutas, infusiones y caldos también contribuyen a la hidratación. Sin embargo, es importante evitar bebidas azucaradas y con cafeína, ya que pueden deshidratar el cuerpo.
La deshidratación puede empeorar los síntomas de diverticulosis y diverticulitis, incluyendo el dolor abdominal, la inflamación y el sangrado. Por lo tanto, es fundamental mantener una buena hidratación para prevenir estos problemas.
Si experimenta síntomas de deshidratación como sed intensa, boca seca, orina oscura y disminución de la frecuencia urinaria, es importante consultar con un profesional de la salud.
Ejercicio regular
La actividad física regular es un componente esencial para la salud digestiva y la prevención del sangrado diverticular. El ejercicio estimula la motilidad intestinal, lo que significa que ayuda a que los alimentos y los residuos se muevan a través del tracto digestivo de manera más eficiente.
Al mejorar la motilidad intestinal, el ejercicio regular ayuda a prevenir el estreñimiento, un factor de riesgo importante para la diverticulosis. El estreñimiento aumenta la presión dentro del colon, lo que puede contribuir a la formación de divertículos y al riesgo de sangrado.
Se recomienda realizar al menos 30 minutos de ejercicio de intensidad moderada la mayoría de los días de la semana. Esto puede incluir caminar a paso ligero, trotar, nadar o andar en bicicleta. Es importante comenzar gradualmente y aumentar la intensidad y duración del ejercicio de forma progresiva.
Si tiene alguna condición médica preexistente, es fundamental consultar con un profesional de la salud antes de comenzar cualquier programa de ejercicios.
Control de la presión arterial
La presión arterial alta, también conocida como hipertensión, es un factor de riesgo importante para el sangrado diverticular. La presión arterial alta puede dañar los vasos sanguíneos en el colon, lo que los hace más propensos a romperse y causar sangrado.
El control de la presión arterial es esencial para prevenir el sangrado diverticular. Esto se puede lograr mediante cambios en el estilo de vida, como una dieta saludable baja en sodio, ejercicio regular y pérdida de peso.
Si tiene presión arterial alta, es importante consultar con un profesional de la salud para determinar el tratamiento adecuado. Esto puede incluir medicamentos para reducir la presión arterial.
Mantener la presión arterial bajo control puede reducir significativamente el riesgo de sangrado diverticular y otras complicaciones relacionadas con la salud cardiovascular.
Evitar el consumo excesivo de alcohol y tabaco
El consumo excesivo de alcohol y tabaco puede aumentar el riesgo de sangrado diverticular; El alcohol puede irritar el revestimiento del colon y aumentar la presión arterial, lo que puede hacer que los vasos sanguíneos en el colon sean más propensos a romperse.
El tabaco también puede dañar los vasos sanguíneos y aumentar el riesgo de sangrado. El humo del tabaco contiene sustancias químicas que pueden irritar el revestimiento del colon y aumentar la inflamación.
Si fuma, dejar de fumar es una de las mejores cosas que puede hacer para mejorar su salud en general y reducir el riesgo de sangrado diverticular. Si bebe alcohol, hágalo con moderación.
Consulte con un profesional de la salud para obtener apoyo y asesoramiento sobre cómo dejar de fumar o reducir el consumo de alcohol.